პანკრეასის ინსულინომა არის იშვიათი ნეოპლაზმი, რომელიც წარმოიქმნება ბეტა უჯრედებიდან. ყველაზე ხშირად, ასეთი ნეოპლაზმა აქვს კეთილთვისებიანი ბუნება, მაგრამ ასევე ავთვისებიანი პათოლოგიის გამოვლენის შემთხვევების 15% -ში.
ამ პათოლოგიას ახასიათებს ავტონომიური ჰორმონალური მოქმედების არსებობა, რომელიც შედგება ჰორმონის ინსულინის სეკრეციის მომატება, რაც იწვევს ჰიპერინსულინიზმის განვითარებას.
ინსულინი უკონტროლოდ გამოირჩევა, რაც ჰიპოგლიკემიური სინდრომის წარმოქმნის პროვოცირებას ახდენს.
ჰიპოგლიკემიური სინდრომი არის ნეიროგლიკოპენიური და ადრენერგული სიმპტომების მთელი კომპლექსი.
სიმსივნეების მთელ მრავალფეროვნებას შორის, რომლებიც წარმოიქმნება პანკრეასის ქსოვილებში და აქვთ გაზრდილი ჰორმონალური აქტივობა, ამ ტიპის ნეოპლაზმი დაახლოებით 70% -ს იკავებს.
ინსულინში ჰიპოგლიკემიის განვითარება და ნეოპლაზმების კლასიფიკაცია
ყველაზე ხშირად, სიმსივნის განვითარება აღირიცხება 40-დან 60 წლამდე ასაკის ადამიანებში. ძალიან იშვიათ შემთხვევებში, ასეთი პათოლოგია შეიძლება განვითარდეს ბავშვობაში.
სიმსივნის შემთხვევა შეიძლება მოხდეს პანკრეასის ნებისმიერ ნაწილში. პათოლოგიური ფოკუსის ფორმირების შემთხვევები დაფიქსირდა არა მხოლოდ ჯირკვლის სხეულში, არამედ მის კუდისა და თავში. ინსულინომების ზომები შეიძლება დიაპაზონიდან 1.5 სმ-დან 2 სმ-მდე მერყეობს.
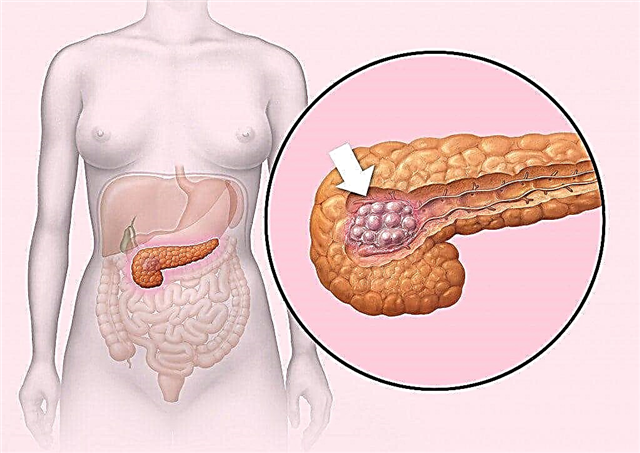 პანკრეასის ქსოვილებში ინსულინომის არსებობისას ჰიპოგლიკემიის განვითარება დაკავშირებულია დიდი რაოდენობით ინსულინის სისხლში წარმოქმნასა და განთავისუფლებასთან.
პანკრეასის ქსოვილებში ინსულინომის არსებობისას ჰიპოგლიკემიის განვითარება დაკავშირებულია დიდი რაოდენობით ინსულინის სისხლში წარმოქმნასა და განთავისუფლებასთან.
ნორმალურ მდგომარეობაში, გლუკოზის რაოდენობის შემცირებით, ბეტა უჯრედების მიერ ინსულინის წარმოების დაქვეითება შეინიშნება. სიმსივნის ფოკუსის უჯრედებში, ამ რეგულირების მექანიზმი არის გაუფასურებული, შესაბამისად, სისხლში ნახშირწყლების რაოდენობის შემცირებით, ინსულინის წარმოების დაქვეითება არ ხდება. ჭარბი ჰორმონი იწვევს ჰიპოგლიკემიური სიმპტომების გამოვლენას.
ყველაზე ხშირად, ჰიპოგლიკემიური სინდრომის მძიმე ნიშნების გამოვლენა აღინიშნება ღამით, ცარიელ კუჭზე ან გახანგრძლივებული შიმშილით.
ნეოპლაზმის ბუნებიდან გამომდინარე, ყველა ინსულინომია შეიძლება დაიყოს ორ ჯგუფად:
- ნეოპლაზმები, რომელთაც კეთილთვისებიანი ბუნება აქვთ.
- სიმსივნეები ავთვისებიანი ბუნებით.
სამედიცინო სტატისტიკის შესაბამისად, ამ პათოლოგიის განვითარება ქალებში აღირიცხება ბევრად უფრო ხშირად, ვიდრე მამაკაცებში.
ექიმების უმრავლესობის მიერ ჩატარებული გამოკვლევის თანახმად, ინსულინის გამოჩენის მიზეზი მდგომარეობს კუჭ-ნაწლავის ტრაქტის ფუნქციონირების დარღვევებში, რაც დაავადების დამარცხების შედეგად ხდება.
გარდა ამისა, შემდეგი მიზეზები შეიძლება გავლენა იქონიოს ადამიანის პანკრეასის ქსოვილებში ინსულინების წარმოქმნაზე და განვითარებაზე:
- სხეულის გახანგრძლივება მარხვის გახანგრძლივების შედეგად;
- ნაწლავებში ნახშირწყლების არასწორი შეწოვა;
- მწვავე ან ქრონიკული ენტეროკოლიტის განვითარება;
- კუჭის რეზექცია;
- ტოქსინების ზემოქმედება ღვიძლის ქსოვილში;
- თირკმლის გლუკოზურიის განვითარება;
- ანორექსია, რომელიც ასოცირდება ნევროზთან;
- სისხლში ფარისებრი ჯირკვლის ჰორმონების ნაკლებობა;
- თირკმელზედა ჯირკვლის ქერქის უკმარისობის მწვავე ფორმის გამოჩენა გლუკოკორტიკოიდების და შაქრის დონის დაქვეითებით;
- წინა ჰიპოფიზის ჯირკვლის ფუნქციების დათრგუნვა.
ინსულინომა არ არის მემკვიდრეობითი ტიპის დაავადება და იშვიათია, მაგრამ ბევრად უფრო ხშირად ვიდრე სხვა ინსულინები, რომელთაც შეუძლიათ დაზიანდეს პანკრეასის ქსოვილი.
პანკრეასის ინსულინომის სიმპტომები
პათოლოგიის პროგრესირებით, გამოირჩევა შედარებით კეთილდღეობის პერიოდები, შეიცვალა ჰიპოგლიკემიის განვითარებისა და რეაქტიული ჰიპერადრენალინემიის განვითარების გამოხატული გამოვლინების პერიოდები.
შედარებით კეთილდღეობის დროს, პათოლოგია ცუდად ვლინდება. ადამიანში ამ პერიოდის განმავლობაში აღინიშნება მხოლოდ მადის მომატება და ვითარდება სიმსუქნე.
ჰიპოგლიკემიის გამოხატული მანიფესტაციების პერიოდში და რეაქტიული ჰიპერადრენალინემია, ცენტრალური ნერვული სისტემის ადაპტაციის მექანიზმების ფუნქციონირებისა და ინსულინის საწინააღმდეგო ფაქტორების მოქმედების მექანიზმების ფუნქციონირების დარღვევებში, შეიძლება განვითარდეს მწვავე ჰიპოგლიკემიური შეტევა.
ყველაზე ხშირად, კრუნჩხვების განვითარება აღინიშნება დილით ცარიელ კუჭზე. გარდა ამისა, ეს ფენომენი შეიძლება მოხდეს კვებათა შორის დიდი ხნის შესვენების თანდასწრებით. შეტევის განვითარების დროს, სიმპტომები მიუთითებს სისხლში გლუკოზის კონცენტრაციის მკვეთრი ვარდნით. ინდიკატორი შეიძლება დაეშვა 2.5 მმოლ / ლიტრამდე და ზოგიერთ შემთხვევაშიც კი დაბალი.
ამ დაავადების დამახასიათებელი ნეიროგლიკოპენიური სიმპტომები ჩვეულებრივი ფსიქიატრიული ან ნევროლოგიური დარღვევების მსგავსია.
პაციენტები გრძნობენ კუნთების სისუსტის პერიოდებს, აღინიშნება დაბნეულობა, ჩნდება ძლიერი თავის ტკივილი.
ზოგიერთ შემთხვევაში, კრუნჩხვებს შეიძლება თან ახლდეს უჩვეულო ფსიქომოტორული აგიტაციის გაჩენა:
- მომატებული საავტომობილო შფოთვა ჩნდება.
- აღინიშნება ეიფორიის შეგრძნება.
- ჩნდება ჰალუცინაციები.
- აქ არის შეტევითი აგრესიის შეტევები.
- მეტყველების შეუთავსებლობა ჩნდება.
სიმპათიკურ-თირკმელზედა ჯირკვლის სისტემა პასუხობს ჰიპოგლიკემიურ შეტევას ტრემორის, ცივი ოფლის გამოვლენით, შიშის არამიზნობრივი გრძნობის გამოვლენით და ტაქიკარდიის განვითარებით.
შეტევის შემდგომი პროგრესირებით, ჩნდება ეპილეფსიური კრუნჩხვები, აღინიშნება ცნობიერების დაკარგვა, ვითარდება კომა.
შეტევის ნიშნების შემსუბუქება ხორციელდება გლუკოზის ხსნარის ინტრავენურად შეყვანის გზით.
ჰიპოგლიკემიური შეტევის განვითარებამ შეიძლება გამოიწვიოს გულის შეტევა და ნერვული სისტემის ადგილობრივი დაზიანება. ინსულინის კომაში განვითარების შანსი არსებობს.
ინსულინის თანდასწრებით ქრონიკული ჰიპოგლიკემის არსებობა პროვოცირებას ახდენს დარღვევების გამოჩენა ცენტრალური ნერვული სისტემის ფუნქციონირებაში, რაც იწვევს გავლენას კეთილდღეობის ფაზის ხანგრძლივობაზე.
შეტევებს შორის ინტერვალში აღინიშნება მხედველობის გაუარესება.
ყველაზე ხშირად, სიმსივნის ფოკუსის მოცილების შემდეგაც კი, პაციენტს აღენიშნება ინტელექტუალური შესაძლებლობები, რაც იწვევს პაციენტის წინა სოციალურ სტატუსის დაკარგვას.
პანკრეასის ინსულინომის დიაგნოზი
 პირველადი გამოკვლევისას, დამსწრე ექიმი გამოკითხვის შედეგად აღმოაჩენს პანკრეასის ფუნქციონირებაში პათოლოგიების არსებობას უახლოეს სისხლში ნათესავებში.
პირველადი გამოკვლევისას, დამსწრე ექიმი გამოკითხვის შედეგად აღმოაჩენს პანკრეასის ფუნქციონირებაში პათოლოგიების არსებობას უახლოეს სისხლში ნათესავებში.
გარდა ამისა, გამოკითხვის პროცესი ცხადყოფს, როდის გამოჩნდა პათოლოგიური დარღვევების არსებობის პირველი ნიშნები.
ინსულინების არსებობის დადგენის მიზნით, ტარდება კომპლექსური ლაბორატორიული ტესტები, ვიზუალური ინსტრუმენტული გამოკვლევები და ლაბორატორიული ტესტირება6
- ტარდება სამარხვო ტესტი, რომელიც მოიცავს ჰიპოგლიკემიის განზრახ პროვოცირებას და სიმსივნისთვის დამახასიათებელ Whipple triad.
- ჰიპოგლიკემიური მდგომარეობის პროვოცირების მიზნით, გამოიყენება სამედიცინო აგენტი, რომელიც შეიცავს მის ეგზოგენურ ინსულინს მის შემადგენლობაში - ტარდება ინსულინის ჩახშობის ტესტი. ამ შემთხვევაში, სისხლში C- პეპტიდის მაღალი შემცველობა ვლინდება გლუკოზის დაბალ დონეზე.
- ტარდება ინსულინის პროვოცირების ტესტი, რომელიც შედგება გლუკაგონის ან გლუკოზის ინტრავენურად შეყვანისგან, რომელიც ინსულინის გამოყოფას პროვოცირებს. ინსულინის ოდენობით გამოირჩევა სიმსივნის ფოკუსის არსებობა.
თუ ჩატარებული გამოკვლევები დადებით შედეგს იძლევა, მაშინ ტარდება შემდგომი კვლევები.
ამისათვის გამოიყენება შემდეგი დიაგნოსტიკური მეთოდები:
- პანკრეასის ულტრაბგერა;
- MRI
- პანკრეასის სკინტოგრაფია;
- შერჩევითი ანგიოგრაფია;
- პანკრეასის ინტრაოპერაციული ულტრასონოგრაფია;
- დიაგნოსტიკური ლაპაროსკოპია.
ინსულინის გამოკვლევის ჩატარებისას უნდა გამოირჩეოდეს ისეთი პათოლოგიებისგან, როგორიცაა:
- ალკოჰოლური და ნარკოტიკების ჰიპოგლიკემია.
- თირკმელზედა ჯირკვლის კიბო.
- ჰიპოფიზის და თირკმელზედა ჯირკვლის უკმარისობა.
- გალაქტოზემია.
- დემპინგის სინდრომი.
საჭირო გამოკვლევების კომპლექსის ჩატარების შემდეგ, ისინი იწყებენ სიმსივნის მკურნალობას.
პანკრეასის ინსულინომის მკურნალობა
 ინსულინის ყველაზე გავრცელებული მკურნალობა ოპერაციაა.
ინსულინის ყველაზე გავრცელებული მკურნალობა ოპერაციაა.
ქირურგიული ჩარევის მოცულობა მთლიანად დამოკიდებულია სიმსივნის ფოკუსის ზომაზე და მისი ლოკალიზაციის ადგილზე.
ზოგიერთ შემთხვევაში, ხორციელდება ინსულინექტომია ან პანკრეასის ქსოვილის რეზექცია.
ოპერაციის წარმატება ფასდება ინტერვენციის დროს ორგანიზმში გლუკოზის დონის დინამიურად განსაზღვრის გზით.
ოპერაციის შედეგად, ვითარდება პოსტოპერაციული გართულებები, რომლებიც შემდეგნაირად გამოიყურება:
- მუცლის აბსცესი ვითარდება;
- ყალიბდება პანკრეასის ფისტულები;
- ვითარდება პერიტონიტი.
იმ შემთხვევაში, თუ სიმსივნის ადგილი ოპერაციული არ არის, მაშინ ტარდება კონსერვატიული მკურნალობა, გამოიყენება ჰიპოგლიკემიის განვითარების პრევენციის მეთოდები, კრუნჩხვები კონტროლდება გლუკაგონის, ადრენალინის, გლუკოკორტიკოიდებისა და ნორეპინეფრინის გამოყენებით.
პათოლოგიის განვითარების საწყის ეტაპზე პაციენტებს რეკომენდებულია ჭამა ნახშირწყლების მაღალი შემცველობით.
თუ გამოვლენილია სიმსივნის დაზიანების ავთვისებიანი ნიშნები, ქიმიოთერაპიის კურსები ტარდება დოქსორუბიცინის ან სტრეპტოზოტოცინის გამოყენებით.
ინტენსიური ქიმიოთერაპია არ იძლევა აღდგენას და ზრდის სიკვდილის რისკს 60% -მდე
მკურნალობის ქირურგიული მეთოდის გამოყენებისას სრული განკურნების სიხშირე აღწევს 90% -ს.
ნეოპლაზმების მკურნალობის დროს დიეტა რადიკალურად უნდა იქნას განხილული; გარდა ამისა, უნდა იქნას გამოყენებული წილადი დიეტა. კვებათა სიხშირე უნდა იყოს მინიმუმ ხუთჯერ დღეში. და საკვების მიღების ნაწილი უნდა იყოს მცირე.
იდენტიფიცირებული ინსულინომის მქონე ყველა პაციენტი უნდა განთავსდეს დისპანსერულ ანგარიშზე ენდოკრინოლოგთან და ნევროლოგთან.
ჰიპოგლიკემიური მდგომარეობის განვითარების თავიდან ასაცილებლად, შეიძლება გამოყენებულ იქნას მკურნალობის ალტერნატიული მეთოდები, რომელთაც შეუძლიათ ეფექტურად გააკონტროლონ პაციენტის სისხლში შაქრის დონე.
ინსულინის პროფილაქტიკა
 სიმსივნის ადგილზე ქირურგიული აგზნების შემდეგ პაციენტის გამოჯანმრთელების ალბათობაა 65-დან 80% -მდე.
სიმსივნის ადგილზე ქირურგიული აგზნების შემდეგ პაციენტის გამოჯანმრთელების ალბათობაა 65-დან 80% -მდე.
რაც უფრო ადრე გამოვლინდა პათოლოგიური წარმონაქმნი, მით უფრო მაღალია პაციენტის სათანადო მკურნალობის შემდეგ გამოჯანმრთელების ალბათობა და უფრო ადვილად შესაძლებელია ცვლილებები, რომლებიც მოხდება ნერვული სისტემის ფუნქციონირებაში.
ოპერაციის შემდეგ გარდაცვალების დაწყება აღინიშნება შემთხვევების 5-10% -ში. პაციენტების დაახლოებით 3% გადიან ოპერაციულ რეციდივს.
ათიდან ერთ პაციენტს აქვს სიმსივნის ფოკუსის ავთვისებიანი დეგენერაცია. ამ შემთხვევაში ფიქსირდება სიმსივნის დესტრუქციული ზრდა. ძირითადი ფოკუსის ზრდის პარალელურად, პაციენტის სხეულის შორეულ ორგანოებსა და სისტემებში მეტასტაზების წარმოქმნა ხდება.
ავთვისებიანობის არსებობის შემთხვევაში, პროგნოზი არახელსაყრელია, მხოლოდ ოპერაციების დასრულებიდან ორი წლის განმავლობაში გადარჩა პაციენტების მხოლოდ 60%.
თუ დაავადების ისტორია არსებობს, პაციენტებმა უნდა შეცვალონ დიეტა და მიატოვონ ცუდი ჩვევები. გარდა ამისა, თქვენ რეგულარულად უნდა გაიაროთ შემოწმებები სამედიცინო დაწესებულებაში, წელიწადში ერთხელ მაინც. გამოკვლევა აუცილებლად უნდა შეიცავდეს პაციენტის სისხლის პლაზმაში გლუკოზის დონის განსაზღვრას.
როგორც წესი, პათოლოგიის განვითარება იწვევს პაციენტის სხეულში პანკრეატიტის დაწყებას და პროგრესირებას.
ინსულინომა აღწერილია ამ სტატიაში ვიდეოში.