დიაბეტური რეტინოპათია - თვალის ბუშტის ბადურის გემების დაზიანება. ეს არის დიაბეტის სერიოზული და ძალიან ხშირი გართულება, რამაც შეიძლება სიბრმავე გამოიწვიოს. მხედველობის გართულებები აღინიშნება ტიპის 1 დიაბეტის მქონე პაციენტთა 85% -ში, რომელთაც აქვთ 20 ან მეტი წლის გამოცდილება. როდესაც ტიპის 2 დიაბეტი გამოვლენილია საშუალო და სიბერის ადამიანებში, მაშინ შემთხვევათა 50% -ზე მეტ შემთხვევაში, ისინი დაუყოვნებლივ აღმოაჩენენ ჭურჭლების დაზიანებას, რომლებიც თვალებს სისხლს ამარაგებენ. დიაბეტის გართულებები 20-დან 74 წლამდე ასაკის მოზრდილებში სიბრმავეობის ახალი შემთხვევების ყველაზე გავრცელებული მიზეზია. ამასთან, თუ თქვენ რეგულარულად შემოწმდებით ოფთალმოლოგის მიერ და გულმოდგინედ მკურნალობთ, მაშინ დიდი ალბათობით შეძლებთ მხედველობის შენარჩუნებას.
დიაბეტური რეტინოპათია - ყველაფერი რაც თქვენ იცით:
- ხედვაში დიაბეტის გართულებების განვითარების ეტაპები.
- პროლიფერაციული რეტინოპათია: რა არის ეს.
- რეგულარული გამოკვლევები ოფთალმოლოგის მიერ.
- მედიკამენტები დიაბეტური რეტინოპათიისთვის.
- ბადურის ლაზერული ფოტოკოაგულაცია (კაუტერიზაცია).
- ვიტექტომია არის სათვალე ოპერაცია.
წაიკითხეთ სტატია!
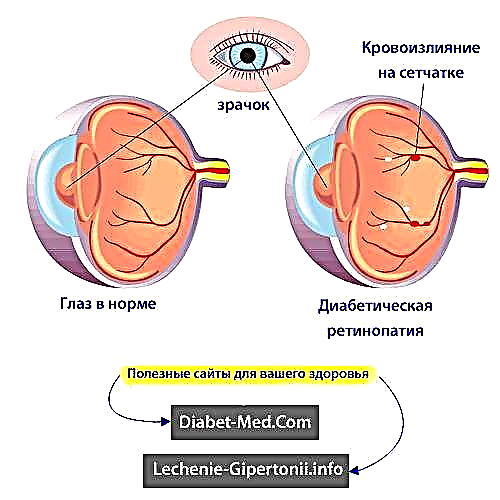
გვიან ეტაპზე, ბადურის პრობლემები საფრთხეს უქმნის მხედველობის სრულ დაკარგვას. ამიტომ, პროლიფერაციული დიაბეტური რეტინოპათიის მქონე პაციენტებს ხშირად ინიშნება ლაზერული კოაგულაცია. ეს არის მკურნალობა, რომელსაც შეუძლია დიდი ხნის განმავლობაში გადადოს სიბრმავე. დიაბეტით დაავადებულთა კიდევ უფრო მეტ% აღინიშნება რეტინოპათიის ნიშნები ადრეულ ეტაპზე. ამ პერიოდის განმავლობაში, დაავადება არ იწვევს მხედველობას, გამოვლენილია მხოლოდ ოფთალმოლოგის მიერ შემოწმებისას.
ამჟამად, ავადმყოფთა 1 და 2 ტიპის დიაბეტის მქონე პაციენტების სიცოცხლის ხანგრძლივობა იზრდება, რადგან გულ-სისხლძარღვთა დაავადებების გამო სიკვდილიანობა მცირდება. ეს ნიშნავს, რომ მეტ ადამიანს ექნება დრო, რომ განვითარდეს დიაბეტური რეტინოპათია. გარდა ამისა, დიაბეტის სხვა გართულებები, განსაკუთრებით დიაბეტური ტერფის და თირკმელების დაავადება, ჩვეულებრივ, თან ახლავს თვალის პრობლემებს.
შაქრიანი დიაბეტით თვალის პრობლემების მიზეზები
დიაბეტური რეტინოპათიის განვითარების ზუსტი მექანიზმები ჯერ კიდევ არ არის დადგენილი. ამჟამად მეცნიერები იძიებენ სხვადასხვა ჰიპოთეზას. მაგრამ პაციენტებისთვის, ეს არც ისე მნიშვნელოვანია. მთავარია, რომ რისკის ფაქტორები უკვე ზუსტად არის ცნობილი, და მათი კონტროლის ქვეშ აყვანა შეგიძლიათ.
დიაბეტით დაავადებულთან თვალის პრობლემების განვითარების ალბათობა სწრაფად იზრდება, თუ:
- ქრონიკულად ამაღლებული სისხლში გლუკოზა;
- არტერიული წნევა (ჰიპერტენზია);
- მოწევა
- თირკმელების დაავადება
- ორსულობა
- გენეტიკური მიდრეკილება;
- დიაბეტური რეტინოპათიის რისკი ასაკთან ერთად მატულობს.
რისკის მთავარი ფაქტორები არის სისხლში მაღალი შაქარი და ჰიპერტენზია. ისინი ბევრად ჩამორჩებიან ამ ჩამონათვალის ყველა სხვა პუნქტს. მათ შორის ის, რაც პაციენტს არ შეუძლია გააკონტროლოს, ანუ მათი გენეტიკა, დიაბეტის ასაკი და ხანგრძლივობა.

ქვემოთ მოცემულია გასაგები ენაზე, თუ რა ხდება დიაბეტური რეტინოპათიით. სპეციალისტები იტყვიან, რომ ეს ძალიან მარტივია ინტერპრეტაცია, მაგრამ პაციენტებისთვის ეს საკმარისია. ასე რომ, მცირე ზომის გემები, რომლითაც სისხლი თვალებში მიედინება, განადგურებულია სისხლში შაქრის მომატების, ჰიპერტენზიის და მოწევის გამო. ჟანგბადის და საკვები ნივთიერებების მიწოდება გაუარესებულია. მაგრამ ბადურა უფრო მეტ ჟანგბადს და გლუკოზას მოიხმარს, ვიდრე სხეულის ნებისმიერ სხვა ქსოვილს. ამიტომ, განსაკუთრებით მგრძნობიარეა სისხლის მიწოდება.
ქსოვილების ჟანგბადის შიმშილის საპასუხოდ, სხეული ზრდის ახალ კაპილარებს, რათა აღდგეს სისხლის ნაკადის თვალში. პროლიფერაცია ახალი კაპილარების პროლიფერაციაა. დიაბეტური რეტინოპათიის საწყისი, არაპროლიფერაციული, ეტაპი ნიშნავს, რომ ეს პროცესი ჯერ არ დაწყებულა. ამ პერიოდის განმავლობაში, მცირე სისხლძარღვების კედლები მხოლოდ ჩამონგრევა ხდება. ასეთ განადგურებას ეწოდება მიკროანეიზმები. მათგან ზოგჯერ სისხლი და სითხე მიედინება ბადურისკენ. ნერვული ბოჭკოების შეშუპება შეიძლება დაიწყოს შეშუპება და ბადურის ცენტრალურ ნაწილს (მაკულა) ასევე შეუძლია დაიწყოს შეშუპება. ეს ცნობილია, როგორც მაკულარული შეშუპება.
დიაბეტური რეტინოპათიის პროლიფერაციული ეტაპი - ეს ნიშნავს, რომ დაიწყო ახალი გემების გავრცელება, დაზიანების შემცვლელად. ბადურის არანორმალური სისხლძარღვები იზრდება, ზოგჯერ ახალ გემებს კი სათესლე სხეულშიც კი შეუძლიათ გადაქცევა - გამჭვირვალე ჟელე მსგავსი ნივთიერება, რომელიც ავსებს თვალის ცენტრს. სამწუხაროდ, ახალი გემები, რომლებიც იზრდება, ფუნქციურად დაბალია. მათი კედლები ძალიან მყიფეა და ამის გამო, სისხლდენა უფრო ხშირად ხდება. სისხლის კოლტების დაგროვება, ბოჭკოვანი ქსოვილის ფორმები, ე.ი. ნაწიბურები სისხლდენის მიდამოში.
ბადურას შეუძლია მონაკვეთი და თვალის უკანა მხრიდან განცალკევება, ამას ეწოდება ბადურის უარყოფა. თუ ახალი სისხლძარღვები ხელს უშლის სითხის ნორმალურ ნაკადს თვალიდან, მაშინ შეიძლება ზეწოლა მოზრდილებში. ეს თავის მხრივ იწვევს ოპტიკური ნერვის დაზიანებას, რომელიც ახდენს სურათებს თქვენი თვალებიდან ტვინამდე. მხოლოდ ამ ეტაპზე პაციენტს აქვს ჩივილები ბუნდოვანი მხედველობით, ღამის ცუდი ხედვით, ობიექტების დამახინჯებით და ა.შ.
თუ შეამცირეთ სისხლში შაქარი, შემდეგ კი სტაბილურად შეინარჩუნეთ იგი ნორმალურად და გააკონტროლეთ ისე, რომ არტერიული წნევა არ აღემატებოდეს 130/80 მმ Hg. არტ., შემდეგ მცირდება არა მხოლოდ რეტინოპათიის, არამედ დიაბეტის ყველა სხვა გართულების რისკი. ამან პაციენტებს უნდა მოუწოდოს თერაპიული ზომების ერთგულების განხორციელება.
ეტაპის დიაბეტური რეტინოპათია
იმის გასაგებად, თუ როგორ განსხვავდება დიაბეტური რეტინოპათიის სტადიები და რატომ ხდება მისი სიმპტომები, თქვენ უნდა გაითვალისწინოთ, თუ რა ნაწილებისგან შედგება ადამიანის თვალი და როგორ მუშაობს იგი.

ასე რომ, სინათლის სხივები თვალში ეცემა. ამის შემდეგ, ისინი refract წელს ობიექტივი და ფოკუსირება ბადურის. ბადურა არის თვალის შიდა უგულებელყოფა, რომელიც შეიცავს ფოტორეცეპტორულ უჯრედებს. ეს უჯრედები უზრუნველყოფენ სინათლის გამოსხივების ნერვულ იმპულსებად გადაქცევას, აგრეთვე მათ პირველადი დამუშავებას. ბადურაზე გამოსახულება გროვდება და გადადის ოპტიკურ ნერვზე, ხოლო მისი მეშვეობით ტვინში.
სათვალე არის გამჭვირვალე ნივთიერება ობიექტივსა და ბადურას შორის. თვალის კუნთები მიმაგრებულია თვალთან, რომლებიც უზრუნველყოფენ მის მოძრაობას ყველა მიმართულებით.ბოლიონში არის სპეციალური არე, რომელზეც ობიექტივი ფოკუსირდება შუქზე. მას უწოდებენ მაკულას, და ეს მხარე განსაკუთრებით მნიშვნელოვანია დიაბეტური რეტინოპათიის განსახილველად.
დიაბეტური რეტინოპათიის კლასიფიკაცია:
- საწყისი არაპროლიფერაციული ეტაპი;
- წინამორბედი;
- პროლიფერაციული;
- ბადურის (ტერმინალის) საბოლოო ცვლილებების ეტაპი.
დიაბეტური რეტინოპათიის დროს გავლენას ახდენს სისხლძარღვები, რომლებიც იკვებებენ ბადურის. ყველაზე მცირე მათგანი - კაპილარები - დაავადებულია პირველ რიგში, დაავადების საწყის ეტაპზე. იზრდება მათი კედლების გამტარიანობა, ხდება სისხლდენა. ბადურის შეშუპება ვითარდება.
პრეპროლიფერაციულ ეტაპზე, ბადურის დროს უფრო მეტი ცვლილებებია. ოფთალმოლოგის მიერ გამოკვლევისას, აღინიშნება მრავალჯერადი სისხლჩაქცევების, სითხის დაგროვების, იშემიური ზონების კვალი, ანუ სისხლის მიმოქცევის დარღვევა ხდება და ისინი "შიმშილობენ" და "შფოთიანებენ". უკვე ამ დროს, პროცესი იპყრობს მაკულას რეგიონს და პაციენტი იწყებს პრეტენზიას ვიზუალური სიმკვეთრის შემცირებაზე.
დიაბეტური რეტინოპათიის პროლიფერაციული ეტაპი - ნიშნავს, რომ დაიწყო სისხლძარღვების ახალი ზრდა, რომლებიც ცდილობენ შეცვალონ ის, რაც დაზიანებულია. პროლიფერაცია არის ქსოვილის პროლიფერაცია უჯრედების ზრდის გზით. სისხლძარღვები იზრდება, კერძოდ, სათვალე სხეულში. სამწუხაროდ, ახლად წარმოქმნილი გემები ძალიან მყიფეა და მათგან სისხლდენა უფრო ხშირად ხდება.

ბოლო ეტაპზე ხედვა ხშირად ბლოკავს სათვალეების სისხლდენას. უფრო და უფრო მეტი სისხლის შედედება ხდება, და მათ გამო ბადურა შეიძლება მონაკვეთი იყოს, სანამ უარყოფა (ექსფოლაცია). მხედველობის სრული დაკარგვა ხდება მაშინ, როდესაც ობიექტივს აღარ შეუძლია მსუბუქი ფოკუსირება მაკულაზე.
დიაბეტური ხედვის პრობლემები და სიმპტომები
დიაბეტური რეტინოპათიის სიმპტომებია მხედველობის სიმძიმის დაქვეითება ან მისი სრული დაკარგვა. ისინი წარმოიქმნება მხოლოდ მაშინ, როდესაც პროცესი უკვე ძალიან შორს წავიდა. მაგრამ რაც უფრო ადრე დაიწყებთ მკურნალობას, მით უფრო დიდხანს გახდება ხედვის შენარჩუნება. ამრიგად, დიაბეტით დაავადებულთათვის ძალიან მნიშვნელოვანია ოფთალმოლოგთან გასინჯვა მინიმუმ 1 ჯერ წელიწადში, ხოლო სასურველია 1 თვე 6 თვეში.
უმჯობესია, რომ თქვენთან მუშაობს დიაბეტური რეტინოპათიის დიაგნოზირებისა და მკურნალობის გამოცდილების მქონე ოფთალმოლოგი. ასეთი ექიმები უნდა მოიძიონ დიაბეტით დაავადებულთა სპეციალურ სამედიცინო ცენტრებში.
ოფთალმოლოგის გასინჯვის ალგორითმი დიაბეტის მქონე პაციენტისთვის:
- გამოიკვლიეთ ქუთუთოები და წარბები.
- შეასრულეთ ვიზომეტრია.
- ინტრაოკულური წნევის დონის შემოწმება - ის განისაზღვრება წელიწადში 1 ჯერ პაციენტებში, რომლებსაც აქვთ დიაბეტის ხანგრძლივობა 10 წელზე მეტი ან მეტი.
- წინა თვალის ბიომიკროსკოპია.

თუ ინტრაოკულური წნევის დონე საშუალებას იძლევა, მაშინ დამატებით გამოკვლევა უნდა განხორციელდეს მოსწავლის გაფართოების შემდეგ:
- ობიექტივის ბიომიკროსკოპია და სათვალეანი იუმორის გამოყენება slit ნათურის გამოყენებით.
- უკუ და პირდაპირი ოფთალმოსკოპია - თანმიმდევრობით ცენტრიდან უკიდურეს პერიფერიამდე, ყველა მერიდიანში.
- ოპტიკური დისკის და მაკულარული რეგიონის საფუძვლიანი გამოკვლევა.
- სათვალეების სხეული და ბადურა გამოკვლევა slit ნათურის გამოყენებით სამი სარკის Goldman ობიექტივი.
- ფუნდუსის გადაღება სტანდარტული ფონდის კამერის ან არამიდრიული კამერის გამოყენებით.
- ჩაწერეთ მიღებული მონაცემები და დაარქივეთ ელექტრონულად.
დიაბეტური რეტინოპათიის დიაგნოზის ყველაზე მგრძნობიარე მეთოდებია სტერეოსკოპიული ფონუსის ფოტოგრაფია და ფლუორესცინის ანგიოგრაფია.
დიაბეტური რეტინოპათიის მკურნალობა
ჩვენ ყურადღებით ვაკვირდებით ახალ ამბებს დიაბეტური რეტინოპათიის მკურნალობის სფეროში. ახალი მკურნალობის შესახებ ინფორმაცია შეიძლება ყოველდღე გამოჩნდეს. გსურთ იცოდეთ მნიშვნელოვანი ამბები დაუყოვნებლივ? დარეგისტრირდით ჩვენს ელექტრონულ ფოსტაზე.
დიაგნოზისა და მკურნალობის ეტაპები:
| მოვლენები | ვინ ასრულებს |
|---|---|
| მხედველობის პრობლემების რისკის შეფასება, ოფთალმოლოგის კონსულტაციის დანიშვნა | ენდოკრინოლოგი, დიეტოლოგი |
| სავალდებულო ოფთალმოლოგიური გამოკვლევის მეთოდები | ოფთალმოლოგი |
| პაციენტში დიაბეტური რეტინოპათიის სტადიის განსაზღვრა | ოფთალმოლოგი |
| კონკრეტული მკურნალობის მეთოდების არჩევანი | ოფთალმოლოგი |
დიაბეტური რეტინოპათიის მკურნალობა მოიცავს შემდეგ საქმიანობას:
- ბადურის ლაზერული კოაგულაცია (კაუტერიზაცია).
- ინექციები თვალის ღრუსში - ანტი-VEGF (სისხლძარღვთა ენდოთელიუმის ზრდის ფაქტორი) საწინააღმდეგო საშუალებების დანერგვა - ენდოთელური სისხლძარღვთა ზრდის ფაქტორი ინჰიბიტორები. ეს არის წამალი, რომელსაც ეწოდება ranibizumab. მეთოდი დაიწყო გამოყენებული 2012 წელს, როდესაც ტესტები დასრულდა, რამაც დაადასტურა პრეპარატის ეფექტურობა. ოფთალმოლოგს შეუძლია დანიშნოს ეს ინექციები ბადურის ლაზერული კოაგულაციასთან ერთად ან ცალკე.
- ვიტექტომია ენდოლესორაგულაციით - თუ ზემოთ ჩამოთვლილი მეთოდები ცუდად დაეხმარა.
მნიშვნელოვანია! დღეს ჩატარებულმა კვლევებმა დამაჯერებლად დაამტკიცა, რომ არ გამოიყენება "სისხლძარღვთა" სამკურნალო საშუალებები, ისევე როგორც ანტიოქსიდანტები, ფერმენტები და ვიტამინები. პრეპარატი, როგორიცაა კავიტონი, ტრენტალი, დიკინონი, აღარ არის რეკომენდებული. ისინი მხოლოდ ზრდის გვერდითი მოვლენების რისკს და არ ახდენს დადებით გავლენას დიაბეტის დროს თვალის პრობლემებზე.
ლაზერული ფოტოკოაგულაცია და ვიტექტომია
ლაზერული ფოტოკოაგულაცია არის ბადურის მიზნობრივი „სიფრთხილიზაცია“ ახალი სისხლძარღვების ზრდის შეჩერების მიზნით. ეს არის ეფექტური მკურნალობა დიაბეტური რეტინოპათიისთვის. თუ ლაზერული კოაგულაცია ხორციელდება დროულად და სწორად, მაშინ ამან შეიძლება პროცესის სტაბილიზაცია მოახდინოს შემთხვევების 80-85% -ში პრეპოლიფერულ და შემთხვევათა 50-55% -ში, რეტინოპათიის პროლიფერაციულ ეტაპზე.
ლაზერული კოაგულაციის გავლენის შედეგად, ბადურის „ზედმეტი“ სისხლძარღვები თბება და მათში სისხლის კოაგულაცია ხდება. შემდგომში, დამუშავებული გემები ფიბროზული ქსოვილებით არის გადახურული. მკურნალობის ეს მეთოდი საშუალებას იძლევა შევინარჩუნოთ ხედვა დიაბეტური რეტინოპათიის გვიან ეტაპზე, პაციენტთა 60% -ში 10-12 წლის განმავლობაში. პაციენტმა დეტალურად უნდა განიხილოს ეს მეთოდი თავის ოფთალმოლოგთან.

ოფთალმოლოგიური ლაზერული ფოტოკოაგულატორი
საწყისი ლაზერული კოაგულაციის შემდეგ, ძალიან მნიშვნელოვანია გაიაროთ შემდეგი გამოკვლევები ოფთალმოლოგის მიერ და, საჭიროების შემთხვევაში, დამატებითი ლაზერული ექსპოზიციის სეანსები. როგორც წესი, ექიმი დანიშნავს პირველ გამოკვლევას 1 თვის შემდეგ, ხოლო შემდგომ გამოკვლევებს ყოველ 1-3 თვეში, პაციენტის ინდივიდუალური მითითებების მიხედვით.
შეიძლება მოსალოდნელია, რომ ლაზერული კოაგულაციის შემდეგ პაციენტის ხედვა ოდნავ შესუსტდება, მისი ველის ზომა შემცირდება და ღამით ხედვა გაუარესდება. შემდეგ ვითარება სტაბილური ხდება დიდი ხნის განმავლობაში. თუმცა შესაძლებელია გართულებაც - განმეორებითი სისხლჩაქცევები შუშის ორგანიზმში, რაც შეიძლება მთლიანად გახდეს უსარგებლო.
ამ შემთხვევაში, პაციენტს შეიძლება დაენიშნოს ვიტრექტომია. ეს არის ოპერაცია, რომელიც ხორციელდება ზოგადი ანესთეზიის ქვეშ. იგი შედგება ბადურის ლიგატების ჭრილში, სათვალეების სხეულის მოცილებაში და სტერილური ხსნარით ჩანაცვლებით. თუ ბადურის უარყოფა მოხდა, მაშინ იგი უბრუნდება თავის ადგილს. ასევე ამოღებულია ბუშტის სისხლჩაქცევების შედეგად წარმოქმნილი clots. ვიტრექტომიის შემდეგ, მხედველობა აღდგენილია პაციენტების 80-90% -ში. მაგრამ თუ მოხდა ბადურის უარყოფა, მაშინ წარმატების ალბათობა უფრო დაბალია. ეს დამოკიდებულია უარის თქმის ხანგრძლივობაზე და საშუალოდ 50-60%.
თუ პაციენტს აქვს გლიკირებული ჰემოგლობინი> 10% და დიაგნოზირებულია პრეპროლიფერაციული ან პროლიფერაციული დიაბეტური რეტინოპათია, მაშინ დაუყოვნებლივ ინიშნება ლაზერული კოაგულაცია, სანამ არ დაელოდებით, რა შედეგებს მიიღებს სისხლში შაქრის კონტროლის მცდელობები. იმის გამო, რომ მოწინავე შემთხვევებში, სიბრმავეზე მაღალი რისკია. ასეთ პაციენტებში შაქარი ნელა უნდა შემცირდეს და მხოლოდ ლაზერული კოაგულაციის დასრულების შემდეგ უნდა მოხდეს.
ვიტრექტომიის ჩვენებები:
- ინტენსიური სათვალეების სისხლდენა, რომელიც 4-6 თვეზე მეტი ხნის განმავლობაში არ წყდება.
- წევის ბადურის რაზმი.
- უჯრედშიდა ფიბროზული ცვლილებები ინტრავენურ ორგანიზმში.
დიაბეტური რეტინოპათია: აღმოჩენები
დიაბეტური რეტინოპათიის მკურნალობის მიზნით, აზრი არ აქვს რაიმე სისხლძარღვთა მედიკამენტის მიღებას. ყველაზე ეფექტური მეთოდია სისხლში შაქრის შემცირება და მისი ნორმალური ფასეულობების სტაბილურად შენარჩუნება. ამის მისაღწევად საუკეთესო გზაა ნაკლები ნახშირწყლების ჭამა, ყურადღება გამახვილდეს ცილებით მდიდარ საკვებზე და ნატურალურ ჯანმრთელ ცხიმებზე.
თქვენს ყურადღებას ვურჩევთ სტატიებს:
- სისხლში შაქრის შემცირების საუკეთესო საშუალება და მისი ნორმალური შენარჩუნება;
- ინსულინი და ნახშირწყლები: სიმართლე, რომელიც უნდა იცოდეთ.
ვიმედოვნებთ, რომ დიაბეტური რეტინოპათიის ეს გვერდი პაციენტებს გამოადგებოდა. მთავარია, რეგულარულად ეწვიოთ ოფთალმოლოგს. აუცილებელია გაიაროს ფონდის შემოწმება ბნელ ოთახში მოსწავლის გაფართოებით, აგრეთვე გაზომოს ინტრაოკულური წნევა.
რამდენად ხშირად გჭირდებათ დიაბეტის მქონე პაციენტთან ოფთალმოლოგის მონახულება?
| დიაბეტური რეტინოპათიის ეტაპი | ოფთალმოლოგის შემოწმების სიხშირე |
|---|---|
| არა | მინიმუმ 1 დრო წელიწადში |
| არაპროლიფერაციული | მინიმუმ 2 ჯერ წელიწადში |
| არაპროლიფერაციას მაკულოპათიით (მაკულარული დაზიანება) | მითითებების თანახმად, მაგრამ წელიწადში მინიმუმ 3 ჯერ |
| წინამორბედი | წელიწადში 3-4 ჯერ |
| პროლიფერაციული | მითითებების თანახმად, მაგრამ არანაკლებ 4 ჯერ წელიწადში |
| ტერმინალი | მითითებების მიხედვით |
დიაბეტთან ხედვის შენარჩუნება რეალურია!
დარწმუნდით, რომ შეიძინეთ არტერიული წნევის მონიტორი და შეაფასეთ არტერიული წნევა კვირაში ერთხელ, საღამოობით. თუ გაიზარდა, გაიარეთ კონსულტაცია გამოცდილი ექიმთან, თუ როგორ უნდა მოხდეს მისი ნორმალიზება.ჩვენ გვაქვს დეტალური და სასარგებლო სტატია, ”ჰიპერტენზია დიაბეტში”. თუ არტერიული წნევა არ მკურნალობს, მაშინ მხედველობის პრობლემები მხოლოდ კუთხეშია ... და გულის შეტევა ან ინსულტი შეიძლება უფრო ადრეც მოხდეს.











