შაქრიანი დიაბეტით დაავადებულთა უმეტესობა მოითმენს ინსულინის მკურნალობას, თუ სწორად შერჩეული დოზები გამოიყენება. მაგრამ ზოგიერთ შემთხვევაში შეიძლება აღინიშნოს ალერგიული რეაქციები ინსულინზე ან პრეპარატის დამატებითი კომპონენტები, ისევე როგორც სხვა მრავალი მახასიათებელი.
ადგილობრივი მანიფესტაციები და ჰიპერმგრძნობელობა, შეუწყნარებლობა
ინსულინის ინექციის ადგილას ადგილობრივი მანიფესტაციები. ეს რეაქციები მოიცავს ტკივილს, სიწითლეს, შეშუპებას, ქავილს, ჭინჭრის ციებას და ანთებით პროცესებს.
ამ სიმპტომების უმრავლესობა ზომიერია და თერაპიის დაწყებიდან რამდენიმე დღეში ან კვირის განმავლობაში ვლინდება. ზოგიერთ შემთხვევაში შეიძლება საჭირო გახდეს ინსულინის შეცვლა სხვა პრეზერვატივის ან სტაბილიზატორის შემცველი პრეპარატით.
დაუყოვნებელი ჰიპერმგრძნობელობა - ასეთი ალერგიული რეაქციები საკმაოდ იშვიათად ვითარდება. მათ შეუძლიათ განვითარდნენ როგორც ინსულინზე, ისე დამხმარე ნაერთებზე და გამოხატონ როგორც კანის განზოგადებული რეაქციები:
- ბრონქოსპაზმი,
- ანგიონევრომა
- არტერიული წნევის ვარდნა, შოკი.
ანუ ყველა მათგანს შეუძლია საფრთხე შეუქმნას პაციენტის სიცოცხლეს. განზოგადებული ალერგიით, აუცილებელია პრეპარატი შეიცვალოს მოკლევადიანი ინსულინით, ასევე აუცილებელია ანტი ალერგიული ზომების ჩატარება.
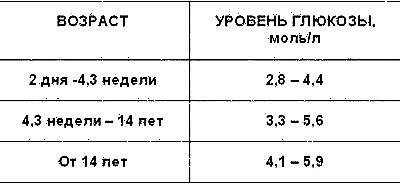
ინსულინის ცუდი შემწყნარებლობა, ჩვეულებრივ მაღალი გლიკემიის გახანგრძლივების ნორმალური კურსის ვარდნის გამო. თუ ასეთი სიმპტომები გვხვდება, მაშინ საჭიროა გლუკოზის დონის შენარჩუნება უფრო მაღალ დონეზე, დაახლოებით 10 დღის განმავლობაში, ისე, რომ სხეულმა შეძლოს ნორმალური მნიშვნელობის ადაპტირება.
მხედველობის დარღვევა და ნატრიუმის ექსკრეცია
გვერდითი მოვლენები მხედველობიდან. რეგულირების გამო სისხლში გლუკოზის კონცენტრაციის მკვეთრმა ცვლილებებმა შეიძლება გამოიწვიოს ვიზუალური დროებითი დარღვევა, რადგან ქსოვილის ტურგორი და ლინზების რეფრაქციის მნიშვნელობა იცვლება თვალის რეფრაქციის შემცირებით (ლინზების ჰიდრატაცია იზრდება).
ასეთი რეაქცია შეიძლება შეინიშნოს ინსულინის გამოყენების დასაწყისში. ეს მდგომარეობა არ საჭიროებს მკურნალობას, თქვენ მხოლოდ გჭირდებათ:
- თვალის დაძაბვის შემცირება
- გამოიყენეთ ნაკლები კომპიუტერი
- ნაკლები წაიკითხეთ
- ნაკლები ტელევიზორის ყურება.
ტკივილიხალხმა უნდა იცოდეს, რომ ეს საფრთხეს არ წარმოადგენს და რამდენიმე კვირაში ხედვა აღდგება.
ანტისხეულების წარმოქმნა ინსულინის დანერგვაში. ზოგჯერ ასეთი რეაქციით, დოზის კორექტირება აუცილებელია ჰიპერ- ან ჰიპოგლიკემიის განვითარების ალბათობის აღმოსაფხვრელად.
იშვიათ შემთხვევებში, ინსულინი აყოვნებს ნატრიუმის ექსკრეციას, რის შედეგადაც შეშუპება ხდება. ეს განსაკუთრებით ეხება იმ შემთხვევებში, როდესაც ინტენსიური ინსულინთერაპია მეტაბოლიზმის მკვეთრ გაუმჯობესებას იწვევს. ინსულინის შეშუპება ხდება მკურნალობის პროცესის დასაწყისში, ეს არ არის საშიში და, როგორც წესი, ქრება 3-დან 4 დღის შემდეგ, თუმცა ზოგიერთ შემთხვევაში ეს შეიძლება გაგრძელდეს ორ კვირამდე. აქედან გამომდინარე, ძალიან მნიშვნელოვანია იმის ცოდნა, თუ როგორ შეიძლება ინექცია ინსულინი.
ლიპოდისტროფია და წამლის რეაქციები
ლიპოდისტროფია. მას შეუძლია მანიფესტებოდეს როგორც ლიპოატროფია (კანქვეშა ქსოვილის დაკარგვა) და ლიპოჰიპერტროფია (გაზრდილი ქსოვილის ფორმირება).
თუ ინსულინის ინექცია შედის ლიპოდისტროფიის ზონაში, მაშინ ინსულინის შეწოვა შეიძლება შენელდეს, რაც გამოიწვევს ფარმაკოკინეტიკის ცვლილებას.
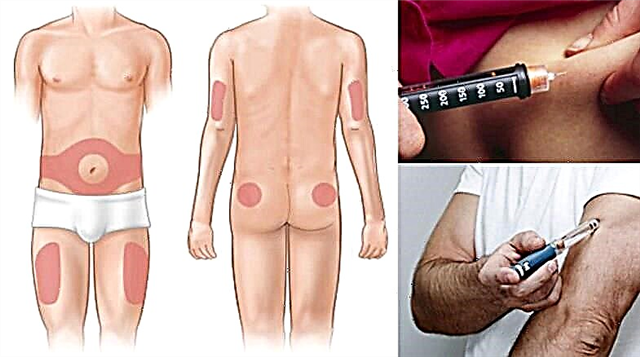
ამ რეაქციის მანიფესტაციების შესამცირებლად ან ლიპოდისტროფიის წარმოქმნის თავიდან ასაცილებლად, მიზანშეწონილია ინექციის ადგილის მუდმივად შეცვლა სხეულის ერთი ფართობის საზღვრებში, რომელიც განკუთვნილია კანქვეშა ინსულინის მიღებისთვის.
ზოგიერთი პრეპარატი ასუსტებს ინსულინის შაქრის შემცირების ეფექტს. ამ პრეპარატების შემადგენლობაში შედის:
- გლუკოკორტიკოსტეროიდები;
- შარდმდენები;
- დანაზოლი;
- დიაზოქსიდი;
- იზონიაზიდი;
- გლუკაგონი;
- ესტროგენები და გესტაგენები;
- ზრდის ჰორმონი;
- ფენოთიააზინის წარმოებულები;
- ფარისებრი ჯირკვლის ჰორმონები;
- სიმპათომიმეტიკები (სალბუტამოლი, ადრენალინი).
ალკოჰოლმა და კლონიდინმა შეიძლება გამოიწვიოს ინსულინის ორივე გაზრდილი და დასუსტებული ჰიპოგლიკემიური მოქმედება. პენტამიდინმა შეიძლება გამოიწვიოს ჰიპოგლიკემია, რომელიც შემდეგ შეიცვალა ჰიპერგლიკემიით, როგორც შემდეგი მოქმედება.
სხვა გვერდითი მოვლენები და მოქმედებები
Somoji სინდრომი არის პოსტჰიპოგლიკემიური ჰიპერგლიკემია, რომელიც წარმოიქმნება კონტრ-ჰორმონების ჰორმონების (გლუკაგონი, კორტიზოლი, STH, კატექოლამინები) კომპენსატორული ეფექტის გამო, როგორც ტვინის უჯრედებში გლუკოზის დეფიციტის რეაქცია. გამოკვლევა აჩვენებს, რომ შაქრიანი დიაბეტით დაავადებულ პაციენტთა 30% -ში აღინიშნება დიაგნოზირებული ღამისთევა, ჰიპოგლიკემია, ეს არ არის პრობლემა ჰიპოგლიკემიური კომაში, მაგრამ ეს არ უნდა იყოს უგულებელყოფილი.
ზემოხსენებული ჰორმონები აძლიერებენ გლიკოგენოლიზს, კიდევ ერთი გვერდითი ეფექტი. ამრიგად, სისხლში ინსულინის საჭირო კონცენტრაციის მხარდაჭერა. მაგრამ ეს ჰორმონები, როგორც წესი, სეკრეტირდება ბევრად უფრო დიდ რაოდენობებში, ვიდრე საჭიროა, რაც იმას ნიშნავს, რომ საპასუხო გლიკემია ასევე გაცილებით მეტია, ვიდრე ხარჯები. ეს მდგომარეობა შეიძლება გაგრძელდეს რამდენიმე საათიდან რამდენიმე დღემდე და განსაკუთრებით გამოხატულია დილით.
დილის ჰიპერგლიკემიის მაღალი ღირებულება ყოველთვის ბადებს კითხვას: ღამით გახანგრძლივებული ინსულინის ჭარბი ან დეფიციტი? სწორი პასუხი იძლევა გარანტიას, რომ ნახშირწყლების მეტაბოლიზმი კარგად ანაზღაურდება, რადგან ერთ სიტუაციაში უნდა შემცირდეს ღამის ინსულინის დოზა, ხოლო მეორეში ის უნდა გაიზარდოს ან განსხვავებულად განაწილდეს.
"დილის გამთენიისას ფენომენი" ჰიპერგლიკემიის მდგომარეობაა დილით (4-დან 9 საათამდე) გლიკოგენოლიზის გაზრდის გამო, რომლის დროსაც ღვიძლში გლიკოგენი იშლება კონტრ-ჰორმონების ზედმეტი სეკრეციის გამო, წინასწარი ჰიპოგლიკემიის გარეშე.
შედეგად, ინსულინის წინააღმდეგობა ხდება და ინსულინის საჭიროება იზრდება, აქ შეიძლება აღინიშნოს, რომ:
- ბაზალური საჭიროება ერთსა და იმავე დონეზეა 10 საათიდან შუაღამემდე.
- მისი შემცირება 50% –ით ხდება დილის 12 – დან 4 საათამდე.
- დილით იგივე ღირებულების მატება 4-დან 9-მდე.
ღამით სტაბილური გლიკემიის უზრუნველყოფა საკმაოდ რთულია, რადგან თანამედროვე ინსულინის ხანგრძლივი მოქმედებაც კი ვერ ახდენს ინსულინის სეკრეციის ასეთ ფიზიოლოგიურ ცვლილებებს.
ფიზიოლოგიურად გამოწვეული ღამით ინსულინისადმი მოთხოვნილების დაქვეითების პერიოდში, გვერდითი მოვლენაა ღამისთევალი ჰიპოგლიკემიის განვითარების რისკი, ძილის წინ გაფართოებული პრეპარატის შეტანასთან ერთად, გახანგრძლივებული ინსულინის საქმიანობის გაზრდის გამო. ახალი გახანგრძლივებული პრეპარატები (უაზრო), მაგალითად, გლარგინი, შეიძლება ამ პრობლემის მოგვარებაში დაგვეხმარონ.
დღემდე, არ არსებობს შაქრიანი დიაბეტის ტიპი 1 დიაბეტის მკურნალობა, თუმცა მისი განვითარების მცდელობები გრძელდება.