"აპიდრა", "ეპიდერა", ინსულინი-გლულიზინი - პრეპარატის მთავარი აქტიური ნივთიერება არის ადამიანის ხსნადი ინსულინის ანალოგი, რომელიც მიღებულია გენეტიკური ინჟინერიით.
მისი მოქმედების სიძლიერით, იგი ტოლია ადამიანის ხსნადი ინსულინთან. მაგრამ Apidra იწყებს მოქმედებას უფრო სწრაფად, თუმცა პრეპარატის ხანგრძლივობა ოდნავ ნაკლებია.
ფარმაკოლოგიური მახასიათებლები
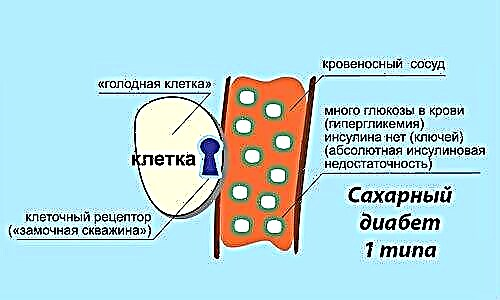
ფარმაკოდინამიკა ინსულინის და მისი ყველა ანალოგის ძირითადი მოქმედება (ინსულინი-გლულიზინი გამონაკლისი არ არის) სისხლში შაქრის ნორმალიზებაა.
ინსულინის გლუზულინის წყალობით, სისხლში გლუკოზის კონცენტრაცია მცირდება და მისი შეწოვა სტიმულირდება პერიფერიული ქსოვილების, განსაკუთრებით ცხიმოვანი, ჩონჩხის და კუნთების მიერ. გარდა ამისა, ინსულინი:
- აფერხებს ღვიძლში გლუკოზის წარმოებას;
- ზრდის ცილის სინთეზს;
- აფერხებს პროტეოლიზას;
- აჩერებს ლიპოლიზს adipocytes- ში.
ჯანმრთელ მოხალისეებზე და შაქრიანი დიაბეტის მქონე პაციენტებზე ჩატარებულმა კვლევებმა ცხადყო, რომ ინსულინ-გლულიზინის კანქვეშა მიღება არა მხოლოდ ამცირებს ექსპოზიციის მოლოდინის დროს, არამედ ამცირებს წამლის ზემოქმედების ხანგრძლივობას. ეს განასხვავებს მას ადამიანის ხსნადი ინსულინისგან.
კანქვეშა მიღებით, სისხლში ინსულინ-გლულიზინის შაქრის შემამცირებელი მოქმედება იწყება 15-20 წუთის შემდეგ. ინტრავენური ინექციებით, ადამიანის ხსნადი ინსულინის მოქმედება და ინსულინ-გლულიზინის მოქმედება სისხლში გლუკოზაზე დაახლოებით იგივეა.
Apidra ერთეულს აქვს იგივე ჰიპოგლიკემიური მოქმედება, როგორც ადამიანის ხსნადი ინსულინის ერთეული. კლინიკურ კვლევებში 1 ტიპის დიაბეტის მქონე პაციენტებში შეაფასეს ადამიანის ხსნადი ინსულინისა და აპიდრის ჰიპოგლიკემიური მოქმედებები.
ორივე მათგანს მიიღეს დოზით 0.15 U / კგ კანქვეშ სხვადასხვა დროს 15 წუთიან კვებასთან შედარებით, რაც სტანდარტად მიიჩნევა.
გამოკვლევების შედეგებმა აჩვენა, რომ ინსულინ-გლულინი, რომელიც დაინიშნებოდა ჭამამდე 2 წუთით ადრე, ითვალისწინებს იგივე ზუსტი გლიკემიური მონიტორინგი ჭამის შემდეგ, როგორც ადამიანის ხსნადი ინსულინი, რომელსაც ინექცია ჭამამდე 30 წუთით ადრე.
თუ ინსულინ-გლულიზინი ინიშნება ჭამამდე 2 წუთით ადრე, პრეპარატი უზრუნველყოფს გლიკემიის კარგ მონიტორინგს ჭამის შემდეგ. უკეთესია ვიდრე ადამიანის ხსნადი ინსულინის მიღება 2 წუთით ადრე ჭამის წინ.
ინსულინი-გლულიზინი, რომელიც დაინიშნა ჭამის დაწყებიდან 15 წუთის შემდეგ, გლიკემიური მონიტორინგი ჩაუტარდა ჭამის შემდეგ, მსგავსი ადამიანის საკვებით ინსულინით, რომლის შეყვანა ხდება 2 წუთით ადრე კვება.
პირველი ფაზის კვლევამ, რომელიც ჩატარდა Apidra– ს, ადამიანის ხსნადი ინსულინისა და ინსულინ-ლიზპრომის მქონე პაციენტთა ჯგუფში, სიმსუქნით და დიაბეტით, აჩვენა, რომ ამ პაციენტებში ინსულინ-გლულიზინი არ კარგავს თავის მოქმედებას სწრაფად.
ამ გამოკვლევაში, ინსულინ-გლულინის ქვეშ მოქმედი დონის მრუდი (AUC) მთლიანი ფართობის 20% –ის მიღწევის მაჩვენებელი იყო 114 წუთი, ინსულინ-ლისპო –121 წუთი, ხოლო ადამიანის ხსნადი ინსულინისთვის - 150 წუთი.
და AUC (0-2 საათი), რაც ასევე ასახავს ადრეულ ჰიპოგლიკემიურ მოქმედებას, იყო 427 მგ / კგ ინსულინ-გლულიზინისთვის, 354 მგ / კგ ინსულინ-ლიზპროლისთვის და 197 მგ / კგ ადამიანის ხსნადი ინსულინისთვის.
ტიპი 1 დიაბეტი
კლინიკური კვლევები. პირველი ტიპის შაქრიანი დიაბეტით, შედარებულია ინსულინ-ლისპო და ინსულინ-გლულიზინი.
მე –3 ფაზის კლინიკურ კვლევაში, რომელიც გაგრძელდა 26 კვირას, 1 ტიპის დიაბეტის მქონე ადამიანებს მიენიჭათ ინსულინის გლულიზინი ჭამამდე ცოტა ხნით ადრე (ინსულინის გლარგინი მოქმედებს როგორც ბაზალური ინსულინი ამ პაციენტებში).
ამ ადამიანებში ინსულინ-გლულიზინი გლიკემიურ კონტროლთან მიმართებაში შედარებულია ინსულინ-ლიზპროთან და შეფასდა გლიკოზილირებული ჰემოგლობინის კონცენტრაციის შეცვლით (L1L1c), სწავლის ბოლოს დაწყებული წერტილით.
პაციენტებში დაფიქსირდა სისხლში გლუკოზის შესადარებელი ფასეულობები, რომლებიც დაფიქსირებულია თვითმმართველობის მონიტორინგით. ინსულინ-გლულიზინსა და ინსულინ-ლიზპრო პრეპარატს შორის განსხვავება იყო იმაში, რომ როდესაც დაინიშნა პირველი, არ იყო საჭირო ძირითადი ინსულინის დოზის გაზრდა.
მესამე ფაზის კლინიკურმა კვლევებმა, რომელიც გაგრძელდა 12 კვირას, (შაქრიანი დიაბეტი ტიპი 1, ინსულინ-გლარგინის გამოყენებით, როგორც მთავარი თერაპია, მოწვეულ იქნა როგორც მოხალისეები), აჩვენა, რომ ჭამისთანავე ინსულინ-გლულიზინის ინექციის რაციონალობა შედარებული იყო ინსულინ გლიცინის ინექციით. დაუყოვნებლივ ჭამის წინ (0-15 წუთი). ან ადამიანის ხსნადი ინსულინის მიღებამდე 30-45 წუთით ადრე.
პაციენტები, რომლებმაც გაიარეს ტესტები, დაიყვეს ორ ჯგუფად:
- პირველმა ჯგუფმა მიიღო ინსულინის აპიდრა ჭამის წინ.
- მეორე ჯგუფს დაენიშნათ ადამიანის ხსნადი ინსულინი.
პირველი ჯგუფის სუბიექტებმა აჩვენეს HL1C– ს მნიშვნელოვნად შემცირება, ვიდრე მეორე ჯგუფის მოხალისეებმა.
ტიპი 2 დიაბეტი
პირველი, მესამე ეტაპის კლინიკური კვლევები ჩატარდა 26 კვირის განმავლობაში. მათ მოჰყვეს 26-კვირიანი უსაფრთხოების კვლევები, რომლებიც აუცილებელ იქნა შედარებისთვის Apidra- ს (ჭამამდე 0-15 წუთით ადრე) ეფექტები ხსნადი ადამიანის ინსულინთან (ჭამამდე 30-45 წუთით ადრე).
ორივე ეს პრეპარატი მიიღეს კანქვეშა კანქვეშ ტიპის 2 დიაბეტის მქონე პაციენტებში (ამ ადამიანებმა გამოიყენეს ინსულინ-იზოფანი, როგორც ძირითადი ინსულინი). სუბიექტების სხეულის წონის საშუალო მაჩვენებელი იყო 34.55 კგ / მ².
HL1C კონცენტრაციის ცვლილებასთან დაკავშირებით, ექვსთვიანი მკურნალობის შემდეგ, ინსულინ-გლულიზინმა აჩვენა თავისი შედარება ადამიანის ხსნადი ინსულინთან შედარებით ამ საწყის ღირებულებასთან შედარებით:
- ადამიანის ხსნადი ინსულინისთვის, 0.30%;
- ინსულინ-გლულიზინისთვის - 0.46%.
და 1 წლის მკურნალობის შემდეგ სურათი შეიცვალა ასე:
- ადამიანის ხსნადი ინსულინისთვის - 0.13%;
- ინსულინ-გლულიზინისთვის - 0.23%.
ამ გამოკვლევაში მონაწილე პაციენტების უმეტესი ნაწილი, ინექციის დაწყებამდე, შერეული ინსულინ-იზოფანი მოკლევადიანი ინსულინით. შემთხვევითი შემთხვევის დროს, პაციენტების 58% იყენებდა ჰიპოგლიკემიურ მედიკამენტებს და დანიშნა მითითებები, რომ გააგრძელონ მათი მიღება იმავე დოზით.
მოზრდილებში ჩატარებული კონტროლირებადი კლინიკური კვლევებისას, არ ყოფილა განსხვავება ინსულინ-გლულიზინის ეფექტურობასა და უსაფრთხოებაში სქესის და რასის მიერ განსაზღვრული ქვეჯგუფების ანალიზის დროს.
Apidra- ში, ამინომჟავის ასპარაგინის შემცვლელის შეცვლა ადამიანის ინსულინის B3 პოზიციაზე ლიზინით, გარდა ამისა, ლიზამინი გლუტამინის მჟავთან ერთად B29 პოზიციაზე, ხელს უწყობს სწრაფ შეწოვას.
სპეციალური პაციენტების ჯგუფები
- თირკმელების უკმარისობის მქონე პაციენტები. ჯანმრთელ პირებში ჩატარებული კლინიკური გამოკვლევით, რომელსაც აქვს თირკმლის ფუნქციური სტატუსის ფართო სპექტრი (კრეატინინის კლირენსი (CC)> 80 მლ / წთ, 30¬50 მლ / წთ, <30 მლ / წთ), შენარჩუნებულია ინსულინ-გლულიზინის მოქმედების დაწყების სიჩქარე. თუმცა, თირკმლის უკმარისობის არსებობისას, ინსულინის საჭიროება შეიძლება შემცირდეს.
- პაციენტები, რომლებსაც აქვთ ღვიძლის ფუნქციის პათოლოგიები. პაციენტების ამ ჯგუფში ფარმაკოკინეტიკური პარამეტრები არ არის შესწავლილი.
- ხანდაზმული ხალხი. პაციენტთა ამ ჯგუფისთვის, ფარმაკოკინეტიკური მონაცემები ინსულინ-გლულიზინის მოქმედებების შესახებ ძალიან შეზღუდულია.
- ბავშვები და მოზარდები. გამოიკვლია ინსულინ-გლულიზინის ინსულინ-გლულიზინის ფარმაკოდინამიკური და ფარმაკოკინეტიკური თვისებები მოზრდილებში (12–16 წლის ასაკში) და ბავშვებში (7–11 წლის ასაკში) 1 ტიპის დიაბეტით. პრეპარატი ინსულინი-გლულიზინი სწრაფად შეიწოვება ორივე ასაკობრივ ჯგუფში Stax და Tmax მსგავსია ზრდასრულ პაციენტებში ტიპის 1 დიაბეტით და ჯანმრთელი მოხალისეები. საკვებთან ერთად დაუყოვნებლივ დანიშვნისას ინსულინი-გლულიზინი, როგორც მოზრდილ პაციენტთა ჯგუფში, უზრუნველყოფს სისხლში შაქრის გაუმჯობესებულ კონტროლს ჭამის შემდეგ, ვიდრე ადამიანის ხსნადი ინსულინი. სისხლში შაქრის კონცენტრაციის ზრდა ჭამის შემდეგ (AUC 0-6 საათი - მრუდი ქვეშ "სისხლში შაქარი - დრო" 0-6 საათში) იყო 641 მგ / (h'dl) Apidra- სთვის და 801 მგ / (სთ) დ) ადამიანის ხსნადი ინსულინისთვის.
ჩვენებები და დოზები
ინსულინზე დამოკიდებული ტიპი 1 დიაბეტი ბავშვებში 6 წლის შემდეგ, მოზარდებში და მოზრდილებში.
ინსულინ-გლულიზინის მიღება უნდა მოხდეს ცოტა ხნის წინ ან დაუყოვნებლად. Apidra უნდა იქნას გამოყენებული მკურნალობის რეჟიმებში, რომელიც მოიცავს ხანგრძლივი მოქმედების, საშუალო მოქმედების ინსულინებს ან მათ ანალოგებს.
გარდა ამისა, Apidra შეიძლება გამოყენებულ იქნას ჰიპოგლიკემიურ ორალურ მედიკამენტებთან ერთად. პრეპარატის დოზა ყოველთვის ინდივიდუალურად შეირჩევა.
ადმინისტრირების მეთოდები
პრეპარატი ინიშნება კანქვეშა ინექციით ან კანქვეშა ცხიმის უწყვეტი ინფუზიით ინსულინის ტუმბოს გამოყენებით. პრეპარატის კანქვეშა ინექციები ხდება მუცლის, ბარძაყის ან მხრის არეში. ტუმბოს ინექცია ასევე ხორციელდება მუცლის ღრუში.
ინსულინისა და ინექციის ადგილები ინსულინის ყოველი ახალი ინექციით უნდა იყოს ალტერნატიული. მოქმედების დაწყებას, მის ხანგრძლივობასა და ადსორბციის სიჩქარეს გავლენას ახდენს ფიზიკური დატვირთვა და მისი გამოყენების სფერო. მუცლის ღრუში კანქვეშა მიღება უფრო სწრაფ ადსორბციას ახდენს ვიდრე სხეულის სხვა ნაწილებში ინექციები.
იმისათვის, რომ პრეპარატი სისხლძარღვებში უშუალოდ არ მოხვდეს, მაქსიმალური სიფრთხილეა საჭირო. პრეპარატის მიღებისთანავე, ინექციის ადგილი არ უნდა შეიზილოს.
ნებადართულია Apidra- ს შერევა მხოლოდ ადამიანის ინსულინ-იზოფანთან.
ინსულინის ტუმბო უწყვეტი კანქვეშა ინფუზიისთვის
თუ Apidra გამოიყენება სატუმბი სისტემის მიერ ინსულინის უწყვეტი ინფუზიისთვის, აკრძალულია მისი შერევა სხვა მედიკამენტებთან.
პრეპარატის მოქმედების შესახებ დამატებითი ინფორმაციის მისაღებად, აუცილებელია მისი თანდართული ინსტრუქციების შესწავლა. ამასთან, უნდა დაიცვას ყველა რეკომენდაცია შევსებული შპრიცის კალმების გამოყენებასთან დაკავშირებით.
პაციენტების სპეციალურ ჯგუფებში შედის პაციენტები, რომლებსაც აქვთ:
- თირკმლის ფუნქციის დაქვეითება (ასეთი დაავადებებით, ინსულინის ინექციების საჭიროება შეიძლება შემცირდეს);
- ღვიძლის ფუნქციის დაქვეითება (როგორც წინა შემთხვევაში, ინსულინის პრეპარატების საჭიროება შეიძლება შემცირდეს გლუკონოგენეზის უნარის დაქვეითების და ინსულინის მეტაბოლიზმის დაქვეითების გამო).
ხანდაზმულებში პრეპარატის ფარმაკოკინეტიკური კვლევების მონაცემები ჯერ კიდევ არასაკმარისია. ინსულინის საჭიროება ხანდაზმულ პაციენტებში შეიძლება შემცირდეს თირკმლის არასაკმარისი ფუნქციის გამო.
პრეპარატი შეიძლება დაინიშნოს ბავშვებში 6 წლის შემდეგ და მოზარდებში. 6 წლამდე ასაკის ბავშვებზე პრეპარატის მოქმედების შესახებ ინფორმაცია არ მოიპოვება.
გვერდითი რეაქციები
ყველაზე გავრცელებული ნეგატიური ეფექტი, რომელიც ვლინდება ინსულინთერაპიის დროს, დოზის გადაჭარბების დროს არის ჰიპოგლიკემია.
არსებობს სხვა გვერდითი რეაქციები, რომლებიც უკავშირდება პრეპარატის გამოყენებას და დაფიქსირდა კლინიკურ კვლევებში, ცხრილში მათი სიხშირე.
| კლების სიხშირე | ვიდრე მეტი | ვიდრე ნაკლები |
| ძალიან იშვიათად | - | 1/10000 |
| იშვიათად | 1/10000 | 1/1000 |
| იშვიათად | 1/1000 | 1/100 |
| ხშირი | 1/100 | 1/10 |
| ძალიან ხშირი | 1/10 | - |
დარღვევები მეტაბოლიზმისა და კანისგან
ძალიან ხშირად ვითარდება ჰიპოგლიკემია. ამ მდგომარეობის სიმპტომები ყველაზე ხშირად უეცრად გვხვდება. შემდეგი გამოვლინებები მიეკუთვნება ნეიროფიზიატრიულ სიმპტომებს:
- დაღლილობა, დაღლილობის გრძნობა, სისუსტე.
- ფოკუსირების უნარი შემცირდა.
- მხედველობითი დარღვევები.
- ძილი.
- თავის ტკივილი, გულისრევა.
- ცნობიერების დაბნეულობა ან მისი სრული დაკარგვა.
- კრუნჩხვითი სინდრომი.
მაგრამ, ყველაზე ხშირად, ნეიროფიზიატრიულ ნიშნებს წინ უძღვის ადრენერგული კონტრრეგულაციის ნიშნები (სიმპათიურენოვანი სისტემის ჰიპოგლიკემიის პასუხი):
- ნერვული აღშფოთება, გაღიზიანება.
- ტრემორი, შფოთვა.
- შიმშილის გრძნობა.
- კანის ფერმკრთალი.
- ტაქიკარდია.
- ცივი ოფლი.
მნიშვნელოვანია! ჰიპოგლიკემიის განმეორებით მძიმე პერიოდებმა შეიძლება გამოიწვიოს ნერვული სისტემის დაზიანება. მძიმე და გახანგრძლივებული ჰიპოგლიკემიის ეპიზოდები სერიოზულ საფრთხეს უქმნის პაციენტის სიცოცხლეს, ვინაიდან ფატალური შედეგიც კი შესაძლებელია გაზრდილი მდგომარეობით.
პრეპარატის ინექციის ადგილებში ხშირად აღინიშნება ჰიპერმგრძნობელობის ადგილობრივი გამოვლინებები:
- ქავილი
- შეშუპება;
- ჰიპერემია.
ძირითადად, ეს რეაქციები გარდამავალია და ყველაზე ხშირად ქრება შემდგომი თერაპიით.
კანქვეშა ქსოვილისგან ასეთი რეაქცია, მაგალითად, ლიპოდისტროფია, ძალზე იშვიათია, მაგრამ ის შეიძლება გამოჩნდეს ინექციის ადგილზე ცვლილების დარღვევის გამო (თქვენ არ შეგიძლიათ ინსულინს იმავე არეში შესვლა).
ზოგადი დარღვევები
ჰიპერმგრძნობელობის სისტემური გამოვლინებები იშვიათია, მაგრამ თუ ისინი გამოჩნდება, მაშინ შემდეგი სიმპტომებია:
- ჭინჭრის ციება;
- ჩხუბი;
- გულმკერდის შებოჭილობა;
- ქავილი
- ალერგიული დერმატიტი.
გენერალიზებული ალერგიის განსაკუთრებული შემთხვევები (ეს მოიცავს ანაფილაქსიურ გამოვლინებებს) საფრთხეს უქმნის პაციენტის სიცოცხლეს.
ორსულობა
ორსული ქალების მიერ ინსულინ-გლულინის გამოყენებასთან დაკავშირებით ინფორმაცია არ არის ხელმისაწვდომი. ცხოველების რეპროდუქციული ექსპერიმენტებით არ გამოირჩეოდა რაიმე განსხვავება ადამიანის ხსნადი ინსულინსა და ინსულინ-გლულიზინს შორის ორსულობის, ნაყოფის განვითარების, მშობიარობისა და მშობიარობის შემდგომ პერიოდში.
ამასთან, ორსულმა ქალებმა პრეპარატი ძალიან ფრთხილად უნდა დანიშნონ. მკურნალობის პერიოდში რეგულარულად უნდა განხორციელდეს სისხლში შაქრის მონიტორინგი.
პაციენტებს, რომლებმაც ორსულობის დროს დიაბეტი მიიღეს ან ორსულ ქალებში აქვთ გესტაციური დიაბეტი, საჭიროა გლიკემიური კონტროლის შენარჩუნება მთელი პერიოდის განმავლობაში.
ორსულობის პირველ ტრიმესტრში, პაციენტის ინსულინის საჭიროება შეიძლება შემცირდეს. მაგრამ, როგორც წესი, შემდგომ ტრიმესტრებში, ეს იზრდება.
მშობიარობის შემდეგ, ინსულინის საჭიროება კვლავ მცირდება. ორსულობის დაგეგმვის ქალებმა უნდა აცნობონ თავიანთ სამედიცინო პროვაიდერს ამის შესახებ.
ჯერჯერობით უცნობია, შეძლებს თუ არა ინსულინ-გლულინს დედის რძეში გადაყვანა. ძუძუთი კვების პერიოდში ქალებს შეიძლება დასჭირდეთ წამლისა და დიეტის დოზის რეგულირება.
ბავშვები და მოზარდები
ინსულინ-გლულიზინის გამოყენება შესაძლებელია ბავშვებში 6 წლის შემდეგ და მოზარდებში. 6 წელზე უფროსი ასაკის ბავშვებისთვის პრეპარატი არ არის დადგენილი, რადგან კლინიკური ინფორმაცია არ არსებობს.