პანკრეატიტი და დიაბეტი ხშირად ერთდროულად ვითარდება. ეს უკანასკნელი არის ენდოკრინული რთული დაავადება, რომელიც ხასიათდება ყველა სახის მეტაბოლური პროცესის დარღვევით.
დიაბეტის კურსის მახასიათებლები ქრონიკული პანკრეატიტით
პანკრეასის დიაბეტი ყოველთვის არ ვითარდება პანკრეასის ანთებით. მაგრამ თუ ეს მოხდა, მას აქვს მრავალი მახასიათებელი.
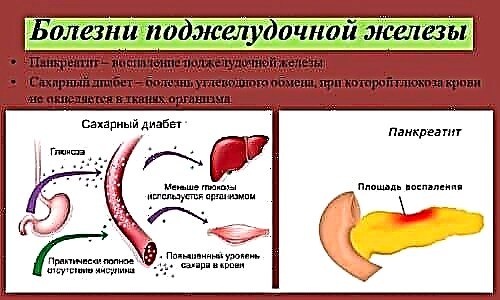
პანკრეატიტი და დიაბეტი ხშირად ერთდროულად ვითარდება.
ქრონიკული პანკრეატიტის დროს ვლინდება ენდოკრინული დარღვევები, რომლებიც შეიძლება მოხდეს როგორც ჰიპოგლიკემიის ფორმით, ისე ისეთი ფორმით, როგორიცაა პანკრეოგენული შაქრიანი დიაბეტი. ჰიპოგლიკემია გვხვდება დაავადების დამახასიათებელი ყველა სიმპტომით, რომლებიც მოიცავს შიმშილის, სისუსტის მუდმივ შეგრძნებას, კრუნჩხვების პერიოდს ან ტანჯვას მთელს სხეულში.
რაც შეეხება დიაბეტს, ეს არ არის ტიპის 2 დაავადება, მაგრამ მისი ცალკეული ვარიანტია, რომელიც იზოლირებულია მე –3 ტიპის მიხედვით.
მაგალითად, ასეთი დიაბეტი ხშირად ვითარდება ადამიანებში, რომლებსაც აქვთ ნორმალური ან თუნდაც თხელი ფიზიკური დატვირთვა და არანაირი კავშირი არ აქვთ სიმსუქნესთან. ასევე არ არის კავშირი ინსულინის რეზისტენტობასთან ან გენეტიკურ მიდრეკილებასთან. სისხლში შაქრის მომატება ხშირად თითქმის წარმოუდგენლად ვითარდება.
სიმპტომები ჩნდება რამდენიმე წლის შემდეგ, რაც აღინიშნება მუცლის პირველი ტკივილი, რომელიც დაკავშირებულია პანკრეასის უჯრედების დიდი რაოდენობით ცვლილებებთან.
პანკრეოტოგენური შაქრიანი დიაბეტის თვისებებია:
- ინსულინის დაბალი საჭიროება;
- იშვიათად აღინიშნება კეტოაციდოზი;
- გაზრდილი მგრძნობელობა ინფექციური და კანის დაავადებებისადმი.
პანკრეატიტის დიაბეტზე გადასვლის მექანიზმი
პანკრეატიტი და დიაბეტი ყოველთვის არ ვითარდება ერთდროულად. ქრონიკული პანკრეატიტის (CP) დიაბეტზე გადასვლის მექანიზმი კარგად არ არის გასაგები. ცოტა მეტი ინფორმაცია არსებობს მწვავე პანკრეატიტის (OP) შესახებ, ვინაიდან დიაგნოზის დასმა უფრო ადვილია.

ქრონიკული პანკრეატიტის გამწვავებით, ვითარდება გარდამავალი ჰიპერგლიკემია, რომელიც ასოცირდება პანკრეასის შეშუპებასთან.
სტატისტიკამ აჩვენა, რომ ასეთ სიტუაციებში გარდამავალი ჰიპერგლიკემია გვხვდება შემთხვევების 50% -ში, მაგრამ სტაბილური რჩება მხოლოდ 15% -ში, OP– ს დაავადების შემდეგ.
დაავადების ქრონიკული ფორმის გამწვავებით, ვითარდება აგრეთვე გარდამავალი ჰიპერგლიკემია, რომელიც ასოცირდება პანკრეასის შეშუპებასთან.
ამავდროულად, სისხლში ტრიპსინის დონე იზრდება და ეს ამცირებს ინსულინის გამომუშავებას. კრუნჩხვები მიდის, სისხლში გლუკოზის დონე ნორმალურად უბრუნდება.
მიზეზები
დიაბეტის განვითარების რისკი არ არის დამოკიდებული პანკრეასის ნეკროზის ხარისხზე, მაგრამ იმაზე, თუ რა მეთოდები იყო გამოყენებული ქირურგიული მკურნალობა. მაგალითად, პანკრეატოდუოდენექტომიით, პოსტოპერაციული დიაბეტის განვითარების ალბათობა 50% -ს აღწევს.
შაქრიანი დიაბეტის ტიპის 3-ის განვითარების შემდეგი მიზეზები გამოირჩევა:
- პანკრეასის ქრონიკული ანთება. ეს გამოწვეულია სხვადასხვა ფაქტორებით, მაგალითად, მწვავე საკვებით მოწამვლის, არასწორი კვების და ა.შ. დროული მკურნალობის არარსებობით, არის პანკრეასის ფერმენტების რაოდენობის ზრდა, ისინი კი ანადგურებენ ამ ორგანოს.
- ქირურგია.
- ცუდი ჩვევების არსებობა.
- ჭარბი წონა, როგორც არასწორი კვების შედეგად.
- პანკრეასის და კუჭ-ნაწლავის ტრაქტის სხვა დაავადებები, რომელთა გამო ენდოკრინული ფუნქციაა დაქვეითებული და სისხლში გლუკოზის დონე იზრდება.







სიმპტომოტოლოგია
პირველი, არსებობს პანკრეასის ქსოვილის დაზიანებისთვის დამახასიათებელი სიმპტომები:
- გულისრევა ღებინების გარეშე;
- ხშირი გულძმარვა;
- სიბრტყე და bloating;
- ეპიგასტრიკული ტკივილი;
- არასტაბილური განავალი, დიარეა ან საჭმლის მომნელებელი სხვა დარღვევები.
ამ ტიპის დიაბეტი რბილია. ტესტები აჩვენებენ სისხლში გლუკოზის შედარებით მცირე ზრდას. მაგრამ ხშირად გვხვდება ჰიპოგლიკემიის შეტევები. დროთა განმავლობაში, სისხლში გლუკოზა იწყებს უფრო ინტენსიურად მატებას, აქ უკვე არის დიაბეტის კლასიკური ნიშნები, მათ შორის მუდმივი წყურვილი და მშრალი კანი.
ამ შემთხვევაში გართულება, როგორიცაა კეტოაციდოზი ან კეტონურია, იშვიათია. მაგრამ შეიძლება გამოჩნდეს სხვა ორგანოების გართულებებიც - დიაბეტური ნეიროპათია, თირკმლის ფუნქციის დაქვეითება, რეტინოპათია.
პანკრეასის დიაბეტის პროფილაქტიკა და მკურნალობა
ქრონიკული პანკრეატიტის თერაპია ტარდება დიაბეტის მკურნალობის პარალელურად. მასში მოცემულია შემდეგი მაჩვენებლები:
- დიეტის დაცვა. იმის გამო, რომ დაავადება გამოწვეულია მეტაბოლური დარღვევებით, აუცილებელია დიეტის შეცვლა, რათა გააუმჯობესოს მეტაბოლიზმი და აღმოფხვრას ჰიპოვიტამინოზი და ცილების დეფიციტი.
- წამლების მიღება, რომლებიც ამცირებენ შაქარს. აუცილებელია ნახშირწყლების მეტაბოლიზმის, ენდო და ეგზოკრინული სისტემის ნორმალიზება. ამისათვის მიიღეთ ინსულინი - მცირე დოზით და მცირე დროით, შემდეგ - სულფა წამლები, მაგალითად, დიაბეტონი.
- პოსტოპერაციული შემცვლელი თერაპია, ფერმენტების მიღება (მაგ., პანკრეატინუმი).
- ღვიძლის უჯრედების დაცვა (დადგენილი Essential Forte).
- კუნძულების უჯრედების ავტოტრანსპლანტაცია.



დიეტური წესები დაავადებებისთვის
სხეულის პანკრეასის უჯრედებში პათოლოგიური ცვლილებების თავიდან ასაცილებლად, საჭიროა მთლიანად გამორიცხოთ მთელი რიგი პროდუქტები.
პროდუქტები, რომლებსაც შეუძლიათ და არ შეუძლიათ
ამ დაავადებებით, დიეტადან გამორიცხულია შემდეგი:
- ცხიმოვანი ხორცი;
- რძის პროდუქტები (ნაღები, არაჟანი, მაღალი ცხიმიანი რძე);
- ნებისმიერი სწრაფი კვება;
- ბოსტნეული (რადიშ, ნიორი, ხახვი, ისპანახი);
- ხილი - ყურძენი, ანანასი;
- პარკოსნები;
- სანელებლები
- კარაქის საცხობი, შოკოლადი, ნაყინი;
- მზა სოუსი - მაიონეზი, კეტჩუპი, სოიოს სოუსი, ტომატის პასტა და კიდევ წვენი.
აკრძალული მდიდარი თევზი და ხორცის ბულიონები.







მცენარეული დიეტა
მცენარეული ცილის წყაროა პარკოსნები. მაგრამ ქრონიკული პანკრეატიტით, ისინი აიკრძალება, ამიტომ ამ დაავადებების მცენარეული დიეტა არ არის დადგენილი.
დიეტა 9 პანკრეატიტისთვის
საკვები, რომელშიც ნახშირწყლები ბუნებრივი კონსერვანტის როლს ასრულებენ, გამორიცხულია დიეტადან. ეს არის ბანანი, თარიღი, ლეღვი, პომიდორი, ყურძენი.
რეკომენდებულია ტკბილი და მჟავე კენკრა და ხილი - თითქმის ყველა ციტრუსის ხილი (გარდა გრეიფრუტის და ლიმონის გარდა - ისინი ძალიან ბევრ მჟავას შეიცავს), ვაშლი, კივი, ალუბალი, მაყვალი, მოცვი და ლინგონბუქი.
დიეტა 5 დიაბეტისთვის
სამკურნალო ცხრილი, მ. პევზნერის მიხედვით, # 5 მითითებულია პაციენტებში, რომლებსაც აქვთ ქრონიკული პანკრეატიტი ან ღვიძლის სისტემის პათოლოგიები. ძირითადი პუნქტები კომბინირებულია დიეტის დიეტის მოთხოვნებთან:
- ცხიმების მოხმარების შემცირება, შემწვარი, ცხარე, მარილიანი საკვების, დაკონსერვებული ხორცი და ბოსტნეულის უარი, შებოლილი ხორცი.
- სამზარეულოს წესების დაცვა. ნებადართულია სამზარეულო, ჩაშუშვა, გაცხელება, დაცხობა ქერქის გარეშე.
- საკვები უნდა იყოს წილადური, დაყოფილი 5-6 კვებად. პანკრეატიტის გამწვავებით, ყველა კერძს ემსახურება თხევადი ან ნახევრად თხევადი ფორმა, რემისიით, დაჭრილი პატარა ნაჭრებად.
- გამორიცხულია საკვები, რომელიც აძლიერებს ნაწლავის მოძრაობას, დიდი ხნის განმავლობაში იჭრება და შეიძლება გამოიწვიოს დუღილი - ახალი პური, პარკოსნები, კომბოსტო და ა.შ.
მნიშვნელოვანია სვამს საკმარისი სითხე - 1.5 ლიტრი სუფთა წყალი გაზის გარეშე დღეში.






როგორ გავაერთიანოთ ცხრილი 9 და 5?
სხეულის ეს მდგომარეობა, რომლის დროსაც პანკრეატიტი თან ახლავს შაქრიანი დიაბეტით, მოითხოვს სპეციალურ მიდგომას კვებაზე. მაგრამ ორივე თერაპიული დიეტა საკმაოდ ახლოსაა, მიუთითეთ არაერთი ზოგადი წესი და შეზღუდვა.
ყოველკვირეული დიეტა ერთობლივი დაავადებისთვის
ენდოკრინოლოგი დანიშნავს დიეტას, მაგრამ მოგიწევთ თითოეული კვირის კვების გეგმის შედგენა საკუთარი.
ნიმუშის რაციონი:
| კვირის დღე | დიეტა |
| ორშაბათს |
|
| სამშაბათს |
|
| ოთხშაბათს |
|
| ხუთშაბათს |
|
| პარასკევი |
|
| შაბათს |
|
| კვირა |
|
რამდენიმე მარტივი რეცეპტი
სათანადო კვება მნიშვნელოვან როლს თამაშობს. მაგრამ ეს არ ნიშნავს რომ ის ერთფეროვანი უნდა იყოს. დროდადრო შეგიძლიათ დესერტად მკურნალობა.







ხორცის პუდინგი
სამზარეულოსთვის, აიღეთ მჭლე ხორცი, მაგალითად, საქონლის ხორცი - 150 გრ. ის უნდა მოიხარშოს და გაიაროს ხორცის საფქვავი.
ასევე, პუდინგისთვის დაგჭირდებათ 1 კვერცხი, 1 სტადიის. semolina, ცოტა მცენარეული ზეთი.
სემოლინა წინასწარ ივსება ადუღებული წყლით (1/3 ჭიქა) ისე, რომ იგი შეშუპდება. კვერცხს და სემოლინას ემატება მომზადებული minced ხორცი, ყველაფერი შერეული, გემოვნებით დამარილებული. ნავთობი lubricates ფორმას, სანამ მას ორმაგი ქვაბი.
ვინნაგრეტი
პანკრეატიტით, შეგიძლიათ მოამზადოთ vinaigrette. დასჭირდება 100 გრ კარტოფილი, 90 გრ ჭარხალი, 60 გრ სტაფილო, 60 გრ ახალი კიტრი, მარილი გემოვნებით, 1 სტადიის. მცენარეული ზეთი საწვავისთვის.
კარტოფილი, ჭარხალი და სტაფილო ერთმანეთისგან ცალკე უნდა მოხარშული, გაცივდეს და კუბებად დაჭრილი. კანი დაასხით კუბიკებად და დაჭერით კუბებად. თუ სასურველია, შეგიძლიათ დაამატოთ ფოთლის სალათის ფოთოლი. ბოსტნეული შერეულია მარილისა და ზეთის დამატებით.
ხაჭო სოფი
ამ კერძისთვის თქვენ დაგჭირდებათ 300 გრ უცხიმო ხაჭო და იგივე რაოდენობის ვაშლი, 2 კვერცხი, 100 გრ ქიშმიში, რომელიც წინასწარ გარეცხეთ და მდუღარე წყალში გახეხეთ.
ვაშლი უნდა გაიშალოს თესლიდან და კანიდან, შემდეგ გახეხილი გახეხილი გახეხეთ. ქიშმიში, კვერცხი და შედეგად მიღებული ვაშლი ემატება ხაჭოს მასას, ყველაფერი კარგად არის შერეული, გადადის ფორმაში პერგამენტში და შედგით ღუმელში, გაცხელებულია 180 ° C ტემპერატურაზე. ხაჭოს წვნიანი უნდა გამოაცხოთ 40 წუთის განმავლობაში.
ვარდისფერი სასმელი
მოამზადეთ იგი ამ მცენარის გამხმარი ხილიდან. დაუყოვნებლად დაასხით თერმოსში. 1 ლიტრი მდუღარე წყალში საჭიროა 4 სტადიის. ხილი. დაასხით სასმელი რამდენიმე საათის განმავლობაში. თქვენ არ შეგიძლიათ დაამატოთ მასში შაქარი.