 შაქრიანი დიაბეტი - ენდოკრინული სისტემის გაუმართაობის შედეგად გამოწვეული დაავადება, რის შედეგადაც ხდება ნახშირწყლების მეტაბოლიზმის გაუმართაობა და სისხლში გლუკოზის დაგროვება.
შაქრიანი დიაბეტი - ენდოკრინული სისტემის გაუმართაობის შედეგად გამოწვეული დაავადება, რის შედეგადაც ხდება ნახშირწყლების მეტაბოლიზმის გაუმართაობა და სისხლში გლუკოზის დაგროვება.
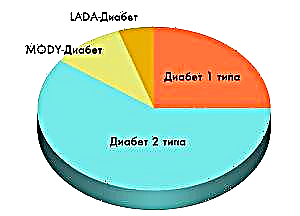
პათოლოგიას აქვს რამდენიმე ტიპი, რომლებიც განსხვავდება მათი მიზეზებითა და მკურნალობის მეთოდებით. ერთ-ერთი ასეთი სახეობაა LADA დიაბეტი.
ნახშირწყლების მეტაბოლიზმის დარღვევების მთავარი კლასიფიკაცია
კლასიფიკაციის მიხედვით, დიაბეტი იყოფა შემდეგ ძირითად ტიპებად:
- ტიპის 1 ინსულინდამოკიდებული. ამ ტიპის დაავადება ზოგადად განიხილება თანდაყოლილი და დიაგნოზირებულია ბავშვობაში და მოზარდობაში. ტიპი 1 დიაბეტის გამორჩეული მახასიათებელია ინსულინის არასაკმარისი რაოდენობით წარმოება პანკრეასის ქსოვილის განადგურების გამო. სისხლში შაქრის ოდენობის მისაღები დონეზე შენარჩუნება ხორციელდება ინექციით ჰორმონის შემცველობის მუდმივად შევსებით.
- ინსულინის დამოუკიდებელი ტიპი 2. ამ ტიპის პათოლოგია ვითარდება უჯრედული რეცეპტორების ჰორმონზე რეაგირების არარსებობის ფონზე, სხეულში ინსულინის ნაკლებობა არ არის.
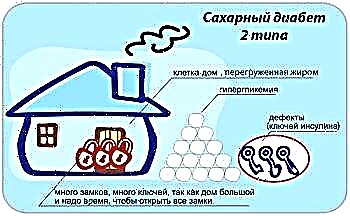 ტიპი 2 დიაბეტი დიაგნოზირებულია საშუალო ასაკის და ხანდაზმულ პაციენტებში, მიდრეკილია სიმსუქნისკენ და პასიური ცხოვრების წესის დარღვევით, ფიზიკური დატვირთვით. დამხმარე თერაპია ემყარება დიეტის დაცვას, ფიზიკური აქტივობის გაზრდას და მედიკამენტების მიღებას, რომლებიც ამცირებენ შაქარს და აუმჯობესებენ რეცეპტორების მგრძნობელობას.
ტიპი 2 დიაბეტი დიაგნოზირებულია საშუალო ასაკის და ხანდაზმულ პაციენტებში, მიდრეკილია სიმსუქნისკენ და პასიური ცხოვრების წესის დარღვევით, ფიზიკური დატვირთვით. დამხმარე თერაპია ემყარება დიეტის დაცვას, ფიზიკური აქტივობის გაზრდას და მედიკამენტების მიღებას, რომლებიც ამცირებენ შაქარს და აუმჯობესებენ რეცეპტორების მგრძნობელობას.
მრავალფეროვნებით განასხვავებენ:
- MODY- დიაბეტი მიეკუთვნება A- კლასს და გვხვდება პანკრეასის პათოლოგიებით.
- მედიკამენტები მიეკუთვნება B- კლასს და ვითარდება მედიკამენტების მიღების გავლენის ქვეშ.
- C- კლასი, რომელიც ჩამოყალიბდა ენდოკრინული დარღვევების ფონზე;
- LADA, რომელიც ცნობილია როგორც აუტოიმუნური დიაბეტი. ამ ჯიშს აქვს ორივე ტიპი 1 და 2 ნიშნები, მხოლოდ პირველი ტიპისგან განსხვავებით, სიმპტომები გაცილებით მოგვიანებით ჩნდება.
ნახშირწყლების მეტაბოლიზმის დარღვევის ძირითადი სიმპტომებია:
- შარდის შარდის გაზრდილი სიხშირე და შარდის მნიშვნელოვანი რაოდენობით გამოყოფა;
- წყურვილისა და შიმშილის მომატება;
- მშრალი პირის შეგრძნება;
- შესრულების შემცირება სწრაფი დაღლილობის ფონზე;
- გაიზარდა გლუკოზა, რომელსაც თან ახლავს ლეტარობა, შემცივნება და თავბრუსხვევა.
პროგრესირება, პათოლოგია ასტიმულირებს ცხიმის უჯრედების გაყოფის პროცესს, რაც იწვევს კეტონის სხეულების წარმოქმნას და კეტოაციდოზის განვითარებას, რაც იწვევს ასეთ მანიფესტაციებს:
- insatiable წყურვილი;
- დაფის გამოჩენა ენაში;
- აცეტონის გემოსა და სუნის შეგრძნება;
- ღებინება.
დარღვევის სახეობიდან გამომდინარე, სიმპტომები შეიძლება მეტ-ნაკლებად გამოხატული იყოს, დაავადების დასაწყისში ვლინდება (ტიპი 1-ით), ან დაავადება შეიძლება დიდი ხნის განმავლობაში იყოს ასიმპტომური (ტიპი 2).
განსხვავებები LADA- დიაბეტს შორის დაავადების სხვა ფორმებიდან
 რა განსხვავებაა LADA დიაბეტსა და სხვა ტიპის დიაბეტს შორის? ეს ჯიში არის ტიპის 1 დიაბეტის ლატენტური ფორმა, რომელიც მიმდინარეობს ტიპი 2 ტიპის დაავადების მიხედვით.
რა განსხვავებაა LADA დიაბეტსა და სხვა ტიპის დიაბეტს შორის? ეს ჯიში არის ტიპის 1 დიაბეტის ლატენტური ფორმა, რომელიც მიმდინარეობს ტიპი 2 ტიპის დაავადების მიხედვით.
LADA– ით პანკრეასის უჯრედები მთლიანად განადგურებულია სხეულის იმუნური სისტემის მიერ წარმოქმნილი ანტისხეულების ზემოქმედების შედეგად.
ანუ მეტაბოლური უკმარისობის მექანიზმი მსგავსია ინსულინდამოკიდებული ტიპის დაავადება. მაგრამ დარღვევები უკვე აღინიშნება მოზრდილებში, რაც უფრო დამახასიათებელია ტიპი 2 დიაბეტისთვის.
ინსულინის ბუნებრივი წარმოების სრული შეწყვეტა ხდება დაავადების განვითარების დაწყებიდან მცირე დროში. 1-3 წლის შემდეგ, ყველა ბეტა უჯრედი, რომელიც პასუხისმგებელია ჰორმონის წარმოებაზე, იღუპება.
ჰორმონის ნაკლებობის გამო გლუკოზა გროვდება, რაც იწვევს ჰიპერგლიკემიას, ხოლო სხეული ანაზღაურებს ენერგიის ნაკლებობას ცხიმის უჯრედების დაშლით, რის შედეგადაც ხდება კეტოაციდოზი.
პათოლოგიის წარმოქმნასთან დაკავშირებული მიზეზები მოიცავს:
- მემკვიდრეობითი მიდრეკილება;
- დაბალი ფიზიკური დატვირთვა;
- სიმსუქნის სხვადასხვა ხარისხი;
- იმუნიტეტის დასუსტება;
- ნახშირწყლების მაღალი საკვების ბოროტად გამოყენება;
- ტენდენცია overeat;
- თანმდევი აუტოიმუნური პათოლოგიების ან მსგავსი დაავადებების ისტორია;
- თვითმკურნალობა ანტიბაქტერიული და ჰორმონალური პრეპარატებით;
- ნერვული დაჭიმვის გახანგრძლივება;
- დაზიანება ან ოპერაცია;
- გარემო ფაქტორი.
დაავადების სიმპტომები შეიძლება დაიწყოს, როგორც ჩანს, მეტაბოლური უკმარისობიდან რამოდენიმე თვის შემდეგ, რაც საშუალებას გაძლევთ სწრაფად დიაგნოზირება და მკურნალობა დანიშნოთ. სამწუხაროდ, უმეტეს შემთხვევაში, პაციენტებს შეცდომით უტარდებათ დიაგნოზი ტიპი 2 შაქრიანი დიაბეტით და ინიშნება შაქრის შემამცირებელი მედიკამენტები იმ დროს, როდესაც ინსულინის თერაპია უნდა დაიწყოს რაც შეიძლება მალე.
დიაგნოსტიკური მეთოდები
LADA- ს დიაგნოზი ტარდება ანალიზების შედეგების მიხედვით:
- სისხლის ბიოქიმია;
- სისხლის გლუკოზის ტესტი;
- სისხლისა და შარდის ზოგადი კლინიკური ანალიზი.
გარდა ამისა, გათვალისწინებულია შემდეგი მაჩვენებლების შესწავლა:
- ანდროგენები ლანგრანების კუნძულების უჯრედებზე;
- ინსულინის ანტისხეულები;
- გლუტამატის დეკარბოქსილაზის ანტისხეულები
 ;
; - გლუკოზის ტოლერანტობა;
- გლიკირებული ჰემოგლობინი;
- მიკრობალუმი;
- ლეპტინი;
- ფრუქტოზამინი;
- გ-პეპტიდი;
- პანკრეასის პეპტიდი;
- გლუკაგონი.
ძირითადი დიაგნოსტიკური კრიტერიუმები არის აუტოიმუნური ტესტების დადებითი მაჩვენებლები ასეთი ფაქტორების არსებობისას:
- ტიპი 2 დიაბეტის ნიშნები პაციენტებში სიმსუქნის არარსებობისას;
- 45 წელზე უმცროსი ასაკი;
- ინსულინის დეფიციტი ანაზღაურდება ფიზიკური დატვირთვით და დიეტის შესაბამისად;
- ინსულინის დამოკიდებულება, რომელიც მოხდა დაავადების დაწყებიდან 1-3 წლის შემდეგ;
- აუტოიმუნური დაავადებები ან ისტორიაში ან ნათესავებში;
- გაზრდილი წყურვილი, სწრაფი შარდვა, დაქვეითება.
კლინიკური სურათის ორი ვარიანტი შეიძლება შეინიშნოს.
LADA ინსულინდამოკიდებული დიაბეტის ნიშნით:
- დაავადება ვითარდება ახალგაზრდა პაციენტებში;
- შაქრიანი დიაბეტის ტიპის 1 დამახასიათებელი HLA გენოტიპები და ჰაპლოტიპები;
- სისხლის ცდაზე ცარიელი კუჭის დროს, ც-პეპტიდის დაბალი დონე აღინიშნება.
მეორე ვარიანტი ხასიათდება ასეთი გამოვლინებით:
- ტიპის 2 დაავადების სიმპტომები;
- ხანდაზმული პაციენტები სხვადასხვა ხარისხის სიმსუქნით;
- არ აღინიშნება HLA გენოტიპები და ჰაპლოტიპები;
- დისლიპიდემია.
 ფარული დიაბეტი უფრო ხშირად გვხვდება ანტისხეულების წარმოქმნით, რაც ანგრევს პანკრეასის დაავადებებს. დანარჩენი უჯრედები იწყებენ ინსულინის სინთეზირებას ინტენსიურად, რაც კიდევ უფრო ამცირებს ჯირკვალს. ჯირკვლის დაზიანების კიდევ ერთი ინდიკატორია ც ცეპეპტიდების დაბალი დონე ცარიელ კუჭზე აღებულ სისხლში.
ფარული დიაბეტი უფრო ხშირად გვხვდება ანტისხეულების წარმოქმნით, რაც ანგრევს პანკრეასის დაავადებებს. დანარჩენი უჯრედები იწყებენ ინსულინის სინთეზირებას ინტენსიურად, რაც კიდევ უფრო ამცირებს ჯირკვალს. ჯირკვლის დაზიანების კიდევ ერთი ინდიკატორია ც ცეპეპტიდების დაბალი დონე ცარიელ კუჭზე აღებულ სისხლში.
ანუ, დაავადება დასტურდება შემცირებული ც-პეპტიდების ერთობლიობით გლუტამატის დეკარბოქსილაზასადმი ანტისხეულების არსებობით. დიაგნოზი გამორიცხულია, თუ არ არსებობს ანტისხეულები. დამატებითი გამოკვლევა იქნება საჭირო, თუ ანტისხეულები გვხვდება C- პეპტიდების მისაღები დონეზე.
ძირითადი დიაგნოსტიკური სირთულეები სამედიცინო დაწესებულებების დაფინანსების არარსებობაა, რის შედეგადაც არ არსებობს აუტოიმუნური კვლევებისთვის საჭირო აღჭურვილობა. ამასთან დაკავშირებით, პაციენტებს ტესტირებისთვის უწევთ გადახდილი კერძო კლინიკებში წასვლა, ამიტომ ამგვარი კვლევების შედეგების სანდოობა ხშირად საეჭვოა.
მკურნალობის მეთოდები
 LADA პაციენტებისთვის ხელსაყრელი პროგნოზისთვის ძალიან მნიშვნელოვანია სწორი დიაგნოზი და კომპეტენტური თერაპია. თუმცა, ხშირად ხდება, რომ მკურნალობა ინიშნება მსგავსი ტიპის მე -2 შაქრიანი დიაბეტის მკურნალობის დროს, მაგალითად, რეკომენდებულია სულფონილურეასა და მეტფორმინის მიღება.
LADA პაციენტებისთვის ხელსაყრელი პროგნოზისთვის ძალიან მნიშვნელოვანია სწორი დიაგნოზი და კომპეტენტური თერაპია. თუმცა, ხშირად ხდება, რომ მკურნალობა ინიშნება მსგავსი ტიპის მე -2 შაქრიანი დიაბეტის მკურნალობის დროს, მაგალითად, რეკომენდებულია სულფონილურეასა და მეტფორმინის მიღება.
ასეთი დანიშვნები იწვევს პანკრეასის უჯრედების კიდევ უფრო მეტ განადგურებას, რაც დაუშვებელია ამ ტიპის დაავადებით.
ადეკვატური მკურნალობა გულისხმობს ჯირკვლის პროდუქტიულობის მაქსიმალურ ხანგრძლივ დაცვას და ის მიმართული უნდა იყოს ასეთი პრობლემების გადასაჭრელად:
- გლუკოზის დონის შენარჩუნება მის მიღმა ფარგლებში, ჰიპო- და ჰიპერგლიკემიის შემთხვევების თავიდან აცილების მიზნით;
- ორგანიზმში ინსულინის ბუნებრივი წარმოების გახანგრძლივება;
- გადატვირთეთ პანკრეასი, ამცირებს ჰორმონის წარმოქმნის აუცილებლობას, მისი გაუარესების თავიდან ასაცილებლად.
მიზნების მიღწევა ხორციელდება შემდეგი კლინიკური რეკომენდაციების საშუალებით:
- ინსულინის თერაპია. სისხლის პლაზმაში შაქრის დონის მიუხედავად, პაციენტებს ინიშნება ხანგრძლივი მოქმედების ჰორმონის მცირე დოზების ინექციების დროს.
- გლუკოზის მონიტორინგი რეგულარულად უნდა ჩატარდეს არა მხოლოდ ჭამის წინ და შემდეგ, არამედ ღამით.
- დიეტის შეცვლა. დიეტური კვება უნდა იყოს დაფუძნებული საკვების მიღებით შემცირებაში, რომლებიც სწრაფად შეიწოვება ნახშირწყლები. მენიუში გამორიცხულია მაკარონი, პასტები, სახამებლის ბოსტნეული, ტკბილეული და ხორბლის ფქვილის პროდუქტები. მნიშვნელოვანი პირობაა წყლის ბალანსის შენარჩუნება. 1.5-2 ლიტრი წყლის ყოველდღიური მოხმარება ხელს უწყობს სისხლის გაკერებას და დეჰიდრატაციის თავიდან ასაცილებლად.
- გაიზარდა ფიზიკური დატვირთვა. ყოველდღიური სპორტული დატვირთვები მიზნად ისახავს წონის შემცირებას, ენერგიის ხარჯვის გაზრდას, სისხლის მიმოქცევის გაუმჯობესებას და მეტაბოლური პროცესების დაჩქარებას. გარდა ამისა, ფიზიკური განათლება გააძლიერებს გულის კუნთსა და სისხლძარღვთა კედლებს, რაც გულ-სისხლძარღვთა დაავადებების განვითარების შესანიშნავი პრევენცია იქნება.
ვიდეო მასალა LADA დაავადების შესახებ - ენდოკრინოლოგის კონსულტაცია:
ყველა რეკომენდაციის დაცვა შეამცირებს გლუკოზის ინდიკატორებს და ხელს უშლის ჰიპერგლიკემიური და კეტოაციდური კომაის განვითარებას.

 ტიპი 2 დიაბეტი დიაგნოზირებულია საშუალო ასაკის და ხანდაზმულ პაციენტებში, მიდრეკილია სიმსუქნისკენ და პასიური ცხოვრების წესის დარღვევით, ფიზიკური დატვირთვით. დამხმარე თერაპია ემყარება დიეტის დაცვას, ფიზიკური აქტივობის გაზრდას და მედიკამენტების მიღებას, რომლებიც ამცირებენ შაქარს და აუმჯობესებენ რეცეპტორების მგრძნობელობას.
ტიპი 2 დიაბეტი დიაგნოზირებულია საშუალო ასაკის და ხანდაზმულ პაციენტებში, მიდრეკილია სიმსუქნისკენ და პასიური ცხოვრების წესის დარღვევით, ფიზიკური დატვირთვით. დამხმარე თერაპია ემყარება დიეტის დაცვას, ფიზიკური აქტივობის გაზრდას და მედიკამენტების მიღებას, რომლებიც ამცირებენ შაქარს და აუმჯობესებენ რეცეპტორების მგრძნობელობას. ;
;